门静脉高压性胃病
概述
 1985年,McCormack等总结了肝硬化患者胃黏膜的特殊的内镜及组织学特征,指出这种胃黏膜损害的病理改变主要为黏膜及黏膜下血管扩张,不是炎症性损害,并命名为充血性胃病(congestive gastropathy,CG),后改为门静脉高压性胃病(portal hypertensive gastropathy,PHG)。
1985年,McCormack等总结了肝硬化患者胃黏膜的特殊的内镜及组织学特征,指出这种胃黏膜损害的病理改变主要为黏膜及黏膜下血管扩张,不是炎症性损害,并命名为充血性胃病(congestive gastropathy,CG),后改为门静脉高压性胃病(portal hypertensive gastropathy,PHG)。
发病原因
1.黏膜循环障碍
门脉压升高后血流动力学变化,黏膜下血管扩张,动-静脉交通,静脉和毛细血管曲张,静脉淤血,黏膜下血流增加,黏膜血供减少,造成缺血、缺氧。
2.肝功能状态
肝功能正常或轻度受损者有18.6%发生急性胃黏膜病变并出血,重度肝功能不全者则发生率更高。
3.胆汁反流
门脉高压症时胃肠道淤血和高胃泌素血症,抑制缩胆囊素和促胰液素对幽门括约肌和Oddi括约肌的调节,使之松弛,胆汁和十二指肠内容反流入胃,引起胆汁反流性胃炎。
门脉高压症患者往往并发内毒素血症,肝功能失代偿者更常见,如急性肝衰、肝性脑病。
5.感染
胃黏膜上皮细胞内如存在乙肝病毒,因形成抗原-抗体复合物并沉积在微血管内皮细胞中,引起炎症反应,破坏胃黏膜屏障。
6.应激反应
发病机制
1.黏膜循环障碍 正常胃黏膜能将H 浓缩100万倍,使胃腔内和胃壁之间维持很高的H 浓度梯度,胃黏膜依靠丰富的血流以清除进入胃壁的H 。门脉压升高后血流动力学变化,黏膜下血管扩张,动-静脉交通,静脉和毛细血管曲张,静脉淤血,黏膜下血流增加,黏膜血供却减少造成缺血缺氧。Womack等实验研究和Nishiwaki对肝硬化患者和对照者的研究均证实这种变化。胃黏膜缺血缺氧,通透性增加,发生水肿、出血;H 逆扩散增加,胃壁pH值下降;黏膜生成与分泌黏液的作用减低,正常富含硫酸黏多糖的黏液能对抗胃蛋白酶的消化作用,缺血时可以耗尽,失去其屏障作用;黏膜缺血造成代谢障碍,氧化磷酸化减少,能量缺乏,同时维生素缺乏,清蛋白减少,黏膜抵抗力下降,黏膜上皮细胞新生减少而毁坏增多,不能维持其完整性。
近来一些学者注意到,食管静脉曲张经硬化治疗后,门脉高压性胃黏膜病变的发生率增加(表1)。可能是由于硬化治疗后食管静脉阻力增加,改变血流动力学,使黏膜下血管更加扩张,血流增加,黏膜血流进一步减少所致。
2.肝功能状态 肝功能正常或轻度受损者18.6%发生急性胃黏膜病变并出血,重度肝功能不全者达55.5%。Sato报道24例肝硬化病例,结果相似。肝功能不全时,代谢能力降低,如组胺在肝脏的灭活减少,门脉和末梢血液中组胺含量增加,促使胃酸分泌,胃蛋白酶在酸性条件下起作用,缺血而又有酸时,可增强对黏膜的自身消化,损伤黏膜,导致溃疡形成;肝硬化患者血浆胃泌素浓度高于对照组;血浆肠抑胃肽基础浓度稍低于对照组,进食后明显高于对照组;Orcoff等在实验性肝硬化动物中发现,肠道分泌一种肠相激素,促使胃酸分泌。门脉高压患者胃溃疡发生率高,主要与高胃泌素血症有关,胃泌素具有生理活性的残段(G4,G5)经肝脏清除,肝硬化时清除减少,同时生长抑素及胰高糖素失去对胃泌素的负性调节作用,且可减缓胃的运动使排空时间延长,加重胃黏膜损伤,而且生长抑素减少内脏血流量,胰高糖素增加局部代谢和耗氧量,更降低胃黏膜的防御能力。
3.胆汁反流 门脉高压症时,胃肠道淤血和高胃泌素血症,抑制缩胆囊素和促胰液素对幽门括约肌和Oddi括约肌的调节,使之松弛,胆汁和十二指肠内容反流入胃,引起胆汁反流性胃炎。黄自平在57例门脉高压症病例中发现13例,陈胜坚等138例胆汁反流性胃炎病例,肝病引起者8%。十二指肠内容含胆盐、溶血卵磷脂和胰酶,反流入胃损伤胃黏膜,改变黏液层的特性,使上皮细胞解体,增加H 逆扩散。牛磺胆酸能抑制Na ,K -ATP酶的活性,阻碍细胞代谢,当浓度达8mmol时,可完全抑制Na ,K -ATP酶的活性。胃酸又有助胆盐吸收,加速黏膜损伤乃至细胞崩溃。
4.内毒素血症 门脉高压症患者往往并发内毒素血症,肝功能失代偿者更常见,如急性肝衰时66%~100%并发内毒素血症;出现肝性脑病者并发率约93%;胃肠出血者并发率53.8%。反之,内毒素血症患者中并发胃肠出血者约48.5%,多可达77.8%。Clemente 7例肝硬化合并胃黏膜病变者,经LALT检查6例阳性。实际上,内毒素可干扰每个细胞,激起细胞反应,造成细胞代谢紊乱乃至破坏;内毒素除了直接作用致病外,内毒素血症时,体内产生很多可溶性调节物质起重要的作用。如内毒素可致活补体系统,C3和C5经酶裂解后形成C3a和C5a能使毛细血管通透性增加和平滑肌收缩;内毒素还促使花生四烯酸的代谢,代谢产物中包括具有强烈血管收缩的血栓素等,均有重要的致病作用。
5.感染 胃炎和溃疡的发病与幽门螺杆菌感染有关,Morris和Nieholson给胃黏膜正常和空腹胃内容pH<2的志愿者内服幽门螺杆菌,引起了严重上腹痛,组织学证实为急性胃炎,胃内容pH值上升,并用多西环素(强力霉素)治愈。黄自平等给42例门脉高压患者内镜检查,发现18例急性胃黏膜糜烂,幽门螺杆菌检出率72.88%。但幽门螺杆菌感染仅与炎症活动性相关,与急性胃黏膜糜烂之有无并不相关。路润萍对26例胃黏膜病变患者做窦部黏膜活检,3例发现幽门螺杆菌,明显低于非肝硬化性消化性溃疡。然而,Mc Cormick等仍认为幽门螺杆菌感染与胃黏膜病变有关。因而,还需要继续研究。
我国肝硬化患者多继发于乙型肝炎,Kirk曾指出胃黏膜急性溃疡的发生似乎与HBsAg阳性有关,彭晓君证实,胃黏膜上皮细胞内存在乙肝病毒,因形成抗原-抗体复合物并沉积在微血管内皮细胞中,引起炎症反应,破坏胃黏膜屏障。
6.应激反应 危重患者包括重症肝脏患者往往发生应激反应,引起胃肠黏膜血流减少,缺血缺氧及其继发的一系列病理生理变化,造成黏膜完整性破坏,引起急性胃肠黏膜病变,原有消化性溃疡者迅速恶化。肝硬化门脉高压症时,急性胃肠黏膜病变的发生率高,应激反应起一定的致病作用。
综上所述,门脉高压性胃肠黏膜病变的发病机制复杂,但主要是由于血流动力学改变,黏膜血流减少,黏膜上皮细胞毁坏增多和修复能力降低,屏障作用受损,易受各种致病因素的攻击所致。
临床表现
PHG多数为轻型,临床无特异症状,往往在胃镜检查时发现。重型PHG临床表现主要为上消化道出血。多数为少量呕血、黑便,可伴有贫血,少数出现上消化道大出血,可致失血性休克,并可诱发肝性脑病、感染、肝肾综合征等合并症。出血后再出血率很高。
疾病检查
1.实验室检查
肝硬化患者常有不同程度的贫血,多数为正常细胞性或小细胞性贫血,偶见巨细胞性贫血。晚期可能出现红细胞生成抑制现象,脾亢时全血细胞减少,并促使出血。出、凝血时间延长,凝血酶原时间延长。出血明显而广泛时,应注意DIC,如血小板计数减少或进行性减少,纤维蛋白原<1~1.25g/L,FDP>600mg/L,3P试验阳性和优球蛋白溶解时间缩短者,可确立诊断;如凝血酶原时间延长,优球蛋白溶解时间明显缩短,而血小板计数正常,3P试验阴性者,为原发性纤维蛋白溶解。出血之后可能出现血氨升高,水与电解质紊乱以及肾功能减退。
肝硬化失代偿期,胆固醇酯低于正常,清蛋白减少,球蛋白增多,白/球蛋白倒置,转氨酶轻度升高。部分肝炎后肝硬化病例还可检出乙肝或丙肝病毒血清标志。合并内毒素血症者鲎试验阳性。
2.其他辅助检查
(1)内镜检查内镜主要表现为黏膜红斑、黏膜出现白黄色细网状结构,将红色或淡红色水肿黏膜间隔成蛇皮状,即所谓蛇皮征或马赛克征,为本病特征性表现,严重的可见到散在樱桃红斑点及点片状出血。
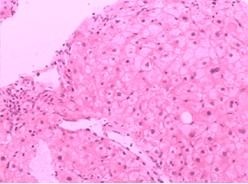
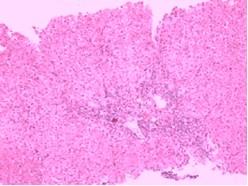
(3)组织学特征黏膜下静脉扩张,无或仅有轻微炎性细胞浸润为其特征性表现。其他还有黏膜下小动静脉壁增厚,静脉动脉化。黏膜横断面毛细血管面积较正常增大。胃黏膜毛细血管发育不良,散在裸露于胃腔内,表面无上皮组织覆盖。胃黏膜小动脉变直,螺旋度减轻。
疾病诊断
鉴别诊断
在内镜下表现为胃窦部点状或条纹状出血红斑,因而较易与PHG混淆。但以下几点可供鉴别参考:GAVE不一定伴有门静脉高压;在内镜下表现为胃窦黏膜较密集点状或纵行红斑,从胃窦开始向幽门区集中,不同于PHG主要表现为胃底、胃体的马赛克征和猩红热样疹;与PHG相比,GAVE者有明显的消化道出血和贫血;GAVE相关的黏膜异常和消化道出血对内镜下电凝术或胃窦切除术有较好的疗效,而PHG则需要药物或门静脉减压术治疗。GAVE在超声内镜下胃窦部胃壁厚度小于1cm,黏膜或黏膜下呈海绵状,而PHG的整个胃壁弥漫增厚,有明显的小静脉扩张。
2.其他
疾病治疗
1.药物治疗
(1)普萘洛尔(心得安)普萘洛尔能通过收缩内脏小动脉引起的门静脉血流减少和门静脉压力下降,可获得控制出血、改善内镜下胃黏膜病变及防止再出血的效果。PHG长期应用普萘洛尔治疗者,若中断药物常可导致再出血,应引起重视。
(2)加压素(血管加压素)合成的血管加压素衍生物特利加压素(三甘氨酸赖氨酸加压素)有明显减少内脏血流量、降低门静脉压作用,副作用少,虽使胃黏膜血流量明显降低,但氧饱和度下降轻微。
(3)生长抑素(施他宁)及其类似物奥曲肽(善宁)可降低肝静脉楔压和胃黏膜血流量,可用于PHG出血的治疗。生长抑素、奥曲肽作用机制以间接作用为主,它们经拮抗高血糖素等血管扩张物质,改善肝硬化门静脉高压时的高动力循环状态而起作用。
2.介入治疗
(1)经颈静脉肝内门体分流术(TIPS)适用于药物及胃镜不能控制的食管静脉曲张破裂出血和难治性腹水。由于TIPPS术既能持久地降低门静脉压力,对患者机体影响较小,与传统的门体分流术相比,TIPS术指征宽,ChildC级患者也适用。对药物疗效差,反复出血的患者,可选择TIPS。
(2)经脾动脉栓塞术(TSAE)脾动脉栓塞可减少脾静脉血流量,改善门静脉血流动力学,使胃黏膜血红蛋白含量减少,氧饱和度轻度升高,PHG明显改善,可用于PHG出血的止血和预防治疗,特别适用于巨脾伴脾功能亢进的PHG患者。
3.外科手术
门体分流术能有效降低门静脉压力,对于由PHG引起的上消化道出血有肯定的疗效。对于药物治疗无效的患者,可考虑手术治疗。门体分流术后胃镜随访,多数患者胃黏膜恢复正常形态。门体分流治疗PHG安全、有效,能迅速、持久地止血,手术并发症主要是肝性脑病。
预后表现
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。