卵巢环管状性索肿瘤
病因
发病机制
1.大体检查
 (1)临床伴有黑斑息肉综合征:肿瘤体积大多较小,在显微镜下才可发现,一般直径<3cm,单侧或双侧,其中双侧约占2/3。实性,切面灰黄色,呈单个或多个结节状,可有囊性变,钙化明显。
(1)临床伴有黑斑息肉综合征:肿瘤体积大多较小,在显微镜下才可发现,一般直径<3cm,单侧或双侧,其中双侧约占2/3。实性,切面灰黄色,呈单个或多个结节状,可有囊性变,钙化明显。
(2)临床不伴有黑斑息肉综合征:肿瘤体积大,最大20cm,平均直径>5cm单侧,圆形、椭圆或结节形,多数具有包膜。切面灰黄或粉红,大部为实性,可有出血、坏死、囊性变,钙化少见。个别病例同侧或对侧卵巢可发现黏液性囊腺瘤或生殖细胞肿瘤的存在。
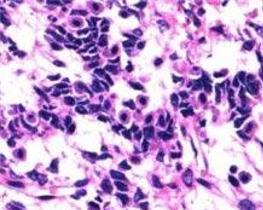
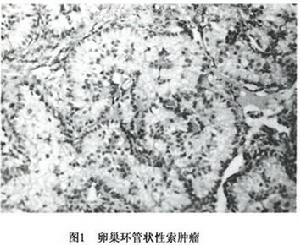
2.显微镜下检查 最具特征的是环状小管结构(图1)。
(1)简单环形小管:一排瘤细胞沿小管周边呈栅栏状排列,另一排瘤细胞沿小管内玻璃样物质周边呈栅栏状排列。两排瘤细胞核之间为瘤细胞胞质。此为其最具特征性的组织形态
症状
1.临床表现
(1)盆腔包块:因为肿瘤的大小差异很大,小者仅显微镜下见到的微小肿瘤,大者直径可达20cm所以盆腔包块仅在部分患者可以被触及、发现。包块大多数为实性亦可有囊性,表面光滑,活动度好。当肿瘤有转移时,大多位于腹膜后、肾周,其形成的包块不活动、固定。
(2)内分泌变化:卵巢环管状性索肿瘤患者月经紊乱是临床最重要的症状,可以出现不同程度的不规则阴道出血闭经、绝经后出血、少女性早熟等。对患者血清雌激素和孕酮进行检测发现这两种激素均有明显上升。在有子宫内膜病理检查的病例中不仅部分在雌激素刺激下有子宫内膜息肉、增生性病变的病理改变,亦有部分具有孕激素影响下的子宫内膜腺体萎缩、间质蜕膜样变的病理变化。
(3)家族性黑斑息肉综合征(Peutz-Jeghers syn-dromePJS):大约1/3的患者可在面部、口唇、口腔黏膜、舌、指、趾端等处出现多发性色素斑,胃肠道(多在小肠)出现错构瘤性多发息肉。患者可因肠息肉引起出血、肠梗阻个别患者的息肉出现在鼻咽部、膀胱、气管黏膜。PJS属于常染色体显性遗传性疾病。
值得注意的是环管状性索肿瘤仅小部分病人合并PJSBox等(1995)亦报道了许多肿瘤亦可出现遗传性肠息肉症状,例如来自乳腺、甲状腺的一些肿瘤、骨瘤、壶腹癌以及合并Gardner综合征的腺纤维瘤等所以PJS不是卵巢环管状性索肿瘤特有的合并症。
(4)宫颈病变:约有5.4%的患者合并子宫颈恶性腺癌患者有阴道不规则出血、接触性出血等症状,宫颈外口可呈乳头状、结节状,但亦有外观无明显异常者,宫颈细胞学检查无恶性细胞检出的报告。肿瘤为黏液腺癌,腺体形态呈不规则分支状,细胞异型性及核分裂少见。但其生长方式有高度恶性倾向常常出现较广泛的浸润性生长虽然环管状性索肿瘤合并宫颈黏液腺癌的比例不高,但是对患者宫颈做仔细的检查及必要的活检十分重要,因为宫颈恶性肿瘤的不良预后将会对患者自下而上有极大影响。srivatsa等报道,Ⅰb期患者存活4~5年,Ⅳ期患者仅存活3个月
并发症:
诊断
1.合并PJS 患者有典型的黏膜色素黑斑、消化道多发息肉、附件出现实性包块、月经紊乱、血清学检查雌孕激素均升高时,临床诊断多不困难。
2.不合并PJS 大部分患者不伴有PJS,仅根据附件实性包块,月经紊乱症状,此时,患者血清激素测定可能有帮助。因为肿瘤细胞分泌大量雌孕激素是环管状性索间质肿瘤突出的内分泌变化而支持间质细胞瘤主要分泌雄激素,颗粒细胞瘤主要分泌雌激素。
鉴别诊断:
检查
治疗
1.合并PJS
此组患者特点为:肿瘤体积小,直径小于3cm;大约有2/3为双侧性;临床经过为良性,治疗可行单侧附件切除或全子宫双附件切除。但是患者因为消化道多发息肉的存在,消化道出血,肠梗阻甚至息肉恶变的问题亦要引起注意,应该请专科医师随诊,治疗。
目前已有数例合并宫颈恶性腺癌的报道,故应对患者常规行宫颈细胞学检查,必要时行阴道镜检查及活检,此组患者的预后与宫颈腺癌的临床期别,细胞分化程度等直接相关。
3.不合并PJS
此组患者的特点为:肿瘤体积大(可达20cm),直径多大于5cm;单侧性;约20%有转移,复发,但是与初治时间间隔较长,最短2年,长者达15年,平均6.3年。对临床Ⅱ期以上及复发患者,均应行细胞减灭术,由于肿瘤主要以腹膜后淋巴结为其扩散途径,腹腔内种植少见,亦少见累及子宫与对侧卵巢,所以手术时切除淋巴结显得十分重要,切除范围包括腹主动脉旁及盆腔腹膜后淋巴结。复发瘤一般与周围组织易分离,手术清除多不困难,所以不应放弃再次手术的机会。肿瘤对放疗有一定敏感性,术后,远处转移灶,残留灶等均可辅以放疗。化疗的应用报道不多
预后预防
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。