小儿硬化性胆管炎
疾病常识
疾病介绍
基本知识
医保疾病: 否
 患病比例:0.001%
患病比例:0.001%
易感人群: 儿童
传染方式:无传染性
治疗常识
治疗方式:药物治疗 康复治疗 手术治疗
治疗周期:10-30天
治愈率:30%
治疗费用:根据不同医院,收费标准不一致,市三甲医院约(3000——8000元)
温馨提示
主要表现为慢性进行性梗阻性黄疸,伴有明显瘙痒,右上腹慢性疼痛或不适,食欲不振,恶心呕吐。
病因机制
(一)发病原因
(1)细菌或病毒感染因素:慢性胆道炎症引起胆管壁纤维化,管腔逐渐变窄。
(2)变态反应因素:有时伴有其他自身免疫性疾病,如溃疡性结肠炎及克罗恩病。
(3)先天性遗传因素:文献报道硬化性胆管炎可能是一种有遗传倾向的自身免疫性疾病,父母近亲结婚的子女发生本病的机遇较高,部分学者认为是一种常染色体隐性遗传病,原发性硬化性胆管炎病儿经常出现组织相容抗原HLA-B8(特异性人体白细胞抗原)较对照组明显升高,有人认为是一种免疫功能调节失调病。
2.分型 该病有两种类型:
(1)原发性:临床上找不到引起该病的任何原因,治疗困难,预后差。
(2)继发性:可找到直接或间接的致病原因,如胆道慢性感染,结石,手术及创伤后,小儿原发性多见。
(二)发病机制
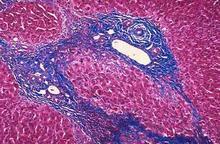
早期肝活体组织检查可见门脉及汇管区炎症反应,结缔组织增生,淋巴细胞及浆细胞浸润,小叶间胆管增生,胆管壁纤维变性逐渐为纤维组织代替,管壁增厚变硬,管腔狭窄直至闭锁,根据胆管受侵的范围不同而分为弥漫型,局限型和节段型(又称跳跃型)。
预防方法
早睡早起,运动身体。睡眠不足会降低人体的免疫功能,亦易激动生火,招致外感内伤。保持心境平和。春季忌怒,处事勿过于急躁,要时常保持心境平和。
并发病症
常并发慢性腹泻,营养障碍,晚期可致肝硬化和门脉高压,少数病例可累及胆囊和胰管,胆囊及 (或)胆管结石,主要胆管狭窄及反复发作的细菌性胆管炎,可伴有慢性溃疡性结肠炎或腹膜后纤维化,可发生胆管癌,直肠结肠切除术后回肠吻合口周围的静脉曲张(peristomal varices)等, PSC伴随的相关疾病,文献报道颇多,主要属自身免疫性疾病,其中最为常见者是IBD,早期报道PSC病人伴随IBD的发病率为25%~30%,晚近报道为54%~100%;PSC伴随的IBD中,以CUC最常见,高达70%以上,Crohn结肠炎约13%,目前尚无报道Crohn肠病仅累及小肠而不累及结肠者。
诊断方法
常见症状
高热 恶心 门脉高压 黄疸 腹泻 瘙痒 低热 肝大而硬 胆汁性肝硬化 食欲不振
主要表现为慢性进行性梗阻性黄疸,伴有明显瘙痒,右上腹慢性疼痛或不适,食欲不振,恶心呕吐,慢性腹泻,营养不良,部分患儿伴有长期低热或高热,体检可触及增大的肝脏,肝脏质硬,晚期可发展为胆汁性肝硬化和门脉高压,部分患儿常伴慢性溃疡性,脾脏结肠炎,Crohns病等,并有生长迟缓和青春期延迟等。
检查项目
1.肝功能检查:血清胆红素升高,以直接胆红素为主,碱性磷酸酶升高,常为正常值的2~3倍,转氨酶略升高。
2.末梢血象:白细胞增多。
3.其他试验:血清IgM亦高于正常,IgA,IgG,血清铜升高,尿铜增加,血清铜蓝蛋白增加。
4.经皮胆囊穿刺及术中胆道造影:Chen按原发性硬化性胆管炎的肝内,外胆道显影分成下列各型:
(1)肝内型:又分: Ⅰ型:胆管轮廓轻度不规则,局部管腔狭窄,末梢胆管无明显梗阻, Ⅱ型:管腔呈线性狭窄,狭窄部远端胆管轻度扩张,末梢胆管分叉稀少,呈“枯枝状”, Ⅲ型:末梢胆管完全闭塞,中央胆管局部呈梭形,囊状或袋状扩张,扩张段之间狭窄呈“串珠状”, Ⅳ型:末梢胆管不规则,狭窄或闭塞,仅中央胆管充盈,大片外周肝内不见胆管。
(2)肝外型:又分: Ⅰ型:肝外胆道呈普遍或节段性不规则改变,无明显狭窄, Ⅱ型:胆管呈节段性狭窄,管腔光滑或不规则, Ⅲ型:不规则狭窄,全部肝外胆管呈串珠样改变, Ⅳ型:管腔极不规则,扩张与狭窄相间,病变严重,憩室样。
5.肝胆MRI检查:能发现肝内胆管增粗,病变处异常,并能除外其他疾病如转移性肝癌,胰腺癌等胆管梗阻疾病。
6.B型超声波:肝外型看不见胆总管,肝外胆管狭细增厚,管壁回声强伴肝内胆管扩张。
诊断鉴别
诊断
继发性硬化性胆管炎:多有直接或间接的致病原因,诊断多无困难。
原发性硬化性胆管炎可按照1970年Myers等提出的标准进行诊断:
①进行性梗阻性黄疸。②无胆道结石。③无胆道手术史。④胆管壁增厚,管腔狭窄。⑤经长时间观察可排除胆道恶性病变。⑥无溃疡性结肠炎或克罗恩病等并发症,为明确病变部位,范围以及未受侵犯胆道的外形,可进行B型超声,经皮经肝穿刺造影(PTC)及十二指肠纤维内镜造影等检查。
鉴别诊断
与胆石症、胆囊炎和胆囊、胆管的先天性畸形相鉴别,实验室检查和辅助检查可助鉴别。原发性硬化性胆管炎需排除其他原因引起的硬化性胆管炎或胆管狭窄/阻塞;需与其他胆汁淤积性疾病鉴别,如原发性胆汁性肝硬化,特发性成人胆管减少症,药物性淤胆,慢性活动性肝炎,酒精性肝病,自身免疫性肝炎等。特别是有些不典型的PSC病人,其血清ALP仅轻度升高,而ALT/AST却明显升高,极易误诊为AIH。
治疗方案
治疗概述
治疗方式:药物治疗 康复治疗 手术治疗
治疗周期:10-30天
治愈率:30%
治疗费用:根据不同医院,收费标准不一致,市三甲医院约(3000——8000元)
(一)治疗
主要是对症治疗,消炎、利胆及免疫抑制药、抗纤维化及并发症的治疗,终末期宜进行肝移植。广谱抗生素能控制急性胆管炎的发作,亦可采用中药消炎利胆,加强营养。外科治疗的指征是:病变局限有扩张的胆管者,可行胆管十二指肠或空肠吻合,引流胆汁入消化道。硬化性胆管炎有致病原因时,可用手术方法去除病因。
可采取以下针对性措施:
(1)支持疗法:维持水、电解质平衡,维持正氮平衡,促进肝细胞再生,维护肝功能,纠正凝血机制障碍等。
(2)调节饮食:饮食中减少胆固醇及饱和脂肪酸含量,供给中链三酰甘油、亚麻油酸盐,增加糖、蛋白质含量(肝性脑病例外),适当限制钠的摄入,晚期病例可供给要素(essential)饮食。
(3)瘙痒:可选用考来烯胺(消胆胺)、巴比妥类、抗组织胺药、利福平、熊去氧胆酸、阿片受体拮抗药。
(4)脂溶性维生素缺乏症:维生素A缺乏者占40%,维生素D缺乏者约14%,维生素E缺乏者约2%,宜分别进行防治;维生素K缺乏者,宜肠胃外给予维生素K,仍不能纠正者,提示肝功能不全,应加强支持疗法。
(5)脂肪泻:与肠道胆汁酸浓度降低、脂肪乳化不足/吸收不良有关,也可能由于同时存在的慢性胰腺炎/胰腺外分泌减少,或腹腔疾病(慢性吸收不良综合征)/肠道菌丛失调引起,除调节饮食外,可给予胰酶制剂、调整肠道菌丛制剂及适量口服抗生素。
①在胆汁酸池中潴积,以取代毒性胆汁酸,减少后者引起的继发性肝损害。
②在细胞水平与亚细胞水平上有保护肝细胞的作用。
③有高利胆活性(hypercholeretic activity)。
④有免疫调节作用。早期研究报道用熊去氧胆酸(UDCA)13~15mg/(kg?d),口服,持续1年,能显著改善PSC病人的临床症候、生化异常及肝活组织学改变,但近期随访2.2年的双盲对照研究提示:熊去氧胆酸(UDCA)组与安慰组的治疗结果无差别。因此,熊去氧胆酸(UDCA)治疗PSC的疗效,需进一步验证。
2.免疫抑制药
应用免疫抑制药以阻断疾病的发展。
(1)免疫抑制药单用:已用于试验性治疗的免疫抑制药有下列几种:
①皮质激素:早期应用皮质激素口服,显示能改善生化指标,但缺乏长期对照研究;其后,用皮质激素进行胆管灌洗的局部治疗,与对照组比较,证明无明显效应。
③环孢素:治疗结果不理想。
④甲氨蝶呤:已进行随机双盲对照试验治疗,证明治疗组无明显改善。
⑤他克莫司(Tacrolimus):为新型免疫抑制药,个别开放治疗研究显示:仅对PSC病人的血清酶学有一定改善,尚待进一步确定其疗效。
⑥青霉胺:除具有免疫抑制作用外,尚有络合铜的作用,已证明PSC病肝组织含铜量增加,故该药曾用于PSC的治疗。一组前瞻性、随机、双盲、安慰剂对照研究,经36个月随访,根据临床表现、生化检测、放射学造影、肝活组织学检查以及生存时间,进行综合分析,显示青霉胺对PSC的进展及病人的存活率均无作用,且不良反应大,特别是肾毒性引起的蛋白尿最常见,因毒性被迫停药者达20%。现已不用。
①泼尼松+秋水仙碱:Lindor通过为期2年的开放性治疗试验,显示血清生化指标及肝组织学无改善,且呈进展性变化,提示该联合治疗无效。
②甲氨蝶呤+熊去氧胆酸(UDCA):Lindor报道该联合治疗与单纯熊去氧胆酸(UDCA)治疗组比较,该联合用药不仅无助于肝功能的改善,且易并发毒性反应。
3.抗纤维化治疗
应用秋水仙碱抑制肝纤维生成,以延缓疾病的进展。晚近Olsson对48例PSC病人进行了多中心前瞻性、双盲、随机对照研究,秋水仙碱/安慰剂:1mg/d,口服,持续3年。结论:秋水仙碱对PSC病人的临床症候、血清生化指标、肝组织学及其生存时间均无作用。
4.并发症的治疗
并发症包括:胆囊及(或)胆管结石,主要胆管狭窄及反复发作的细菌性胆管炎,胆管癌,直肠结肠切除术后回肠吻合口周围的静脉曲张(peristomal varices)等。
(1)胆囊及(或)胆管结石:慢性胆汁淤积引起胆固醇结石,细菌性胆管炎引起色素结石,易引起细菌性胆管炎:
②胆管结石:可在胆道镜下,置入取石网,套取结石,或用灌洗液进行冲洗。
①气囊扩张:可在ERCP/PTC介导下,进行气囊扩张,并排出胆管内污泥样(biliary sludge)胆汁。气囊扩张的疗效,决定于肝内胆管狭窄的程度,仅轻度狭窄者效果好,反之则否。约50%PSC病人通过气囊扩张后,症状改善达2年,其中1/3病人再狭窄时,可反复进行气囊扩张。此法缓解瘙痒、降低黄疸、减少细菌性胆管炎反复发作等方面,是一种较为有效的治疗方法。
②支架置入:狭窄区置入支架6个月后,可使血清肝功能获得改善,随访中位时间29个月,57%病人可仍然保持无症状。但置入早期,约14%病人并发细菌性胆管炎,置入中、后期,约1/3的人并发反复发作性细菌性胆管炎。
③广谱抗生素:环丙沙星(Ciprofloxacin)在胆道的浓度高,对革兰阳性球菌及阴性杆菌均有作用,可作为细菌性胆管炎的预防用药,长期用药可减少细菌性胆管炎发作的频率与严重度。
④胆道-肠道支架吻合(biliary-enteric stenting anastomosis):经肝置入支架肝胆管分岔的重建(reconstruction of the hepatic duct bifurcation with long-term transhepatic stents):支架吻合/支架重建,仅适于肝外狭窄,经气囊扩张/内镜支架置入无效的早期病人,对已有肝硬化及肝内严重狭窄的病人无效,后者宜选择肝移植。
(3)胆管癌:胆管癌的手术治疗、化疗、放疗已证明无效,进行肝移植者均复发;化疗与放疗联合应用,然后进行肝移植,这一试验治疗仍在进行中,有望可改善并发胆管癌的预后。
(4)回肠口周围静脉曲张:伴有IBD/CUC病人,直肠结肠切除的回肠吻合口周围的静脉,因肝硬化门脉高压症发生静脉曲张,常并发严重出血,控制出血的措施:
(5)肝硬化并发症:见于晚期病人,与其他原因所致的失代偿性肝硬化一样,常见消化道出血、腹水、自发性腹膜炎、肝性脑病等,其治疗详见本章肝硬化1节。
5.肝移植
终末期病人的治疗,肝移植(OLT)是最合适的选择,1年、5年存活率分别为90%~97%及85%~88%。选择肝移植的理想时间对于手术成功率很重要,一般用Mayo危险度计分作为手术参考指标,危险度计分高者手术病死率高,危险度计分低者则反之。一般而言,病人出现难治性/顽固性症状、体征、生化改变,以及终末期肝硬化并发症,是选择OLT的基本标准。 OLT的并发症:
③淋巴增生性疾病。
④术后PSC再次复发者20%,但并不影响病人及其移植物的存活时间。病人伴发CUC者,OLT及其后的免疫抑制药治疗并不改变CUC的自然病程,也不影响直结肠腺癌的发生率;因此这类患者仍应每年进行结肠镜监测,以便早期检出结肠增生不良或结肠腺癌。
(二)预后
继发性硬化性胆管炎,去除病因,可使病情缓解好转。原发性可因多次胆管炎、胆管狭窄于病后5~7年引起胆汁淤积性肝硬化、门静脉高压、上消化道出血及肝昏性脑而死亡。7%~10%的原发性硬化性胆管炎患者可发生胆管癌,行肝移植术以预防此并发症的最佳时机尚不清楚。
护理
1、饮食上应注意清淡,多以菜粥、面条汤等容易消化吸收的食物为主。
3、给予流质或半流质的食物,如各种粥类、米汤等。
饮食
宜清淡富营养而易消化,少吃油腻煎炸及辛辣刺激的食品。三阳饮食禁食肥甘厚味及辛辣之物以免病症状加重而影响治疗。
宜
1、宜吃止吐的食物; 2、宜吃碱性的食物; 3、宜吃保护胃粘膜的食物。
忌
1、忌吃辛辣刺激的食物,如辣椒、花椒、韭菜、大蒜; 2、忌吃产气的食物,如洋葱、红薯、芋头、土豆; 3、忌吃酸性的食物,如奶酪、蛋黄。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。

 ②
②