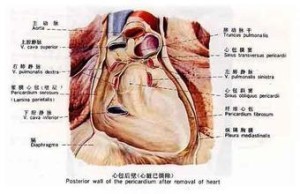
心包转移瘤
病理病因
原发疾病(35%):
 心包转移瘤的原发病变80%为原发性支气管癌,乳腺癌,白血病,霍奇金病及非霍奇金淋巴瘤,较为少见的是胃肠系统肿瘤,卵巢癌,宫颈癌,肉瘤,胸腺癌及黑色素瘤。
心包转移瘤的原发病变80%为原发性支气管癌,乳腺癌,白血病,霍奇金病及非霍奇金淋巴瘤,较为少见的是胃肠系统肿瘤,卵巢癌,宫颈癌,肉瘤,胸腺癌及黑色素瘤。
病理改变(20%):
主要病理过程是肿瘤侵及心包导致血性或浆液性渗出,其发展极为迅速,可产生急性或亚急性心脏压塞,来自于肉瘤,黑色素瘤等的心包转移瘤可侵及心室和心包内血管,导致急性心包扩张和致命性心包填塞,心包增厚与心包渗出可同时并存或单独存在,类似渗出-缩窄性心包炎或缩窄性心包炎的病理改变。
发病机制
临床表现
1.心包转移瘤主要引起急性渗出性心包炎,但通常是无症状的。大多数仅在尸检中偶然发现。然而,在发达国家中它是急性心包炎的常见原因之一。在某些未被诊断出的恶性肿瘤、白血病等患者,心包填塞可能是最早的表现。
3.其他常见症状和体征胸痛、咳嗽、端坐呼吸、肝脏肿大,而心音遥远及心包摩擦音却少见。大多数心包转移瘤患者仅在出现明显心包填塞如颈静脉怒张、奇脉及低血压时才被诊断。
有心包炎的患者,90%胸部X线检查异常,表现为胸腔积液、心脏增大、纵隔增宽、肺门增大等。少数表现为心脏边缘不规则结节影。心电图表现为心包炎的非特异性改变,如心动过速。ST-T波改变,QRS低电压,偶尔表现为房颤。在少见情况下,持续性心动过速及心电图变化可能是最早期的表现。
转移性心包肿瘤,有相当一部分在尸检时发现;其临床表现早期者易被原发病掩盖,典型的症状为心包渗液和心包填塞症状。
并发病症
检查
3.X线检查 可能显示心影扩大,心包积液征象;畸胎类瘤在胸片上可见到钙化区。
4.心包腔充气(CO2)对比造影 可能显示心包腔内肿块轮廓。
6.超声心动图检查 超声心动图检查已广泛用于心包疾病诊断,可发现实质性肿块和心包积液,对心包积液尤为敏感。
7.CT检查最初的CT扫描受到生物学运动的影响,现代CT检查装置克服了上述因素等影响,明显增加了有用的信息,虽然生物运动可能仍对心脏腔室部位的诊断有所影响,但对心包部位的诊断已能相当正确。
8.磁共振检查 磁共振检查的主要优点是能够对任何平面进行扫描,提供心脏,大血管以及心包膜的图像,不受放射线或静脉内造影剂的影响,通过磁弛豫时间对组织特征的潜在分辨能力,优于CT和超声心动图,但无论CT或磁共振,对组织定性均是困难的,从总体来看,磁共振在定位或定性能力上均优于CT。
9.纵隔镜检查并活组织取样病理学检查 是能达到局部直观和病理学诊断的有效手段,但内镜检查也有其局限性,对观察局部与外部联系的状况受到限制,尚须结合其他辅助检查。
10.心电图检查 恶性心包渗液和心包填塞的心电图征象,为可见低电压,窦性心动过速,T波的各种改变,心电图的低电压缺乏特异性,心包积液时敏感性不高,Rinken beiger RL等报道,大量心包渗液或心包填塞时,心电图可有较为特异的征象,即心电交替现象(electrical alternation),在心电描记中,每隔2次或3次心跳,P波和RST波的图形改变,完全性心电交替,包括心房和心室复合波同时出现交替现象,仅见于心包填塞,心包渗液出现心电交替现象的机制是心脏悬浮在液体介质中可使心脏有超常的大摆动,当心脏较靠近胸壁时,P波和R波高,当心脏向后移动时,P波和R波的幅度下降,心包渗液常见的心律失常是心房扑动,心房纤颤,多灶性房性心动过速,以及非持续性的,突发的阵发性房性心动过速。
诊断鉴别
必须全面综合评价才能作出明确诊断,主要基于心包炎症表现及原发肿瘤转移至心包的证据两个方面,临床症状,体征及胸部X线检查可提供心包积液的线索,超声心动图检查是明确心包积液的最简便有效的方法,CT和磁共振成像检查除明确心包积液外还可对附近纵隔及肺部原发肿瘤灶作出诊断,对心包积液患者,85%可通过心包穿刺抽液细胞学检查明确诊断,假阴性不常见,主要见于淋巴瘤,但多次检查可提高阳性率,癌胚抗原(CEA)的检测亦可提供进一步诊断依据,在上述检查阴性的情况下可考虑心包活检,如取材充分,可对90%以上患者明确病因诊断。
鉴别诊断
需要注意的是,大约半数有症状性心包炎的肿瘤患者其心包炎并非恶性肿瘤转移所致,而是由于放疗或自发性原因,许多肿瘤患者在疾病过程中由于免疫功能低下和(或)治疗原因易患结核性和真菌性心包炎,少数患者在接受全身化疗(如阿霉素,柔红霉素)时可致急性心包炎。
肿瘤性心包炎合并心脏压迫综合征时尚需与其他引起体静脉淤血的原因相鉴别:①基础心脏病所致右心功能不全或阿霉素心脏毒性反应;②上腔静脉阻塞综合征;③肝脏肿瘤所致门脉高压;④微血管性肿瘤肺扩散所致继发性肺动脉高压,此外,先天性心脏憩室,心室壁瘤,冠状动脉瘤或心包腔内病变在影像学上也与心包肿瘤相似需注意鉴别。
治疗
对心包转移性肿瘤能切除者应尽量切除,例如从周围组织蔓延来的肺癌转移,可作肺和心包切除。
1.心包穿刺
为常用的治疗和诊断方法,其作用有:①作诊断研究;②解除心包填塞;③在作心包切除前达到心包减压;④处理大量复发性心包渗液。心包穿刺抽液可由数种途径,最常用的是剑突下径路,如果渗液为局限性者,有时从胸骨旁甚至心尖径路,后两者只有在透视或超声心动图检查引导下进行。心包穿刺的并发症有心律失常,冠状动脉破损,甚至猝死。有条件者,心包穿刺时应有血流动力学监测(漂浮导管),心电监护及超声心动图检查引导,这样比较安全。
在心包液细胞学检查获得恶性证据后,采用心包腔内滴注化疗药物或硬化剂,以硬化和消灭心包腔。对控制心包渗液复发有效。
对恶性心包渗液者曾做心包开窗术,其中一些患者经部分胸骨劈开切口或胸骨旁小切口开窗引流术,症状均立即消失,并无再次积液现象,延长患者生命。
3.心包腔外放射性核素治疗Smith
某些患者加局部放射治疗2.25~2.5Gy(2250~2500rad),患者对这种治疗反应良好。心包外照射以控制恶性心包渗液,这种方法收效较慢而仅对放射敏感者有效,如淋巴瘤患者。
4.手术治疗
对晚期患者,不提倡经胸壁心包切除术。对于那些估计化疗有效或生存率在1年以上的心包积液复发或心包缩窄患者,应考虑外科心包切除术。
总的来看,对恶性心包渗液的治疗,趋向于采用联合疗法的方案,其中心包引流是不可或缺的措施,其他包括心包腔内滴注,局部外照射,以及全身化疗。联合疗法中尚应包括必须采取的全身支持疗法,这是上述各项治疗的全身基础,全身支持疗法除常规的营养方面等支持以外,还包括免疫治疗等措施。
预后
取决于原发肿瘤的类型。有人报道平均生存时间是4个月。但25%患者经外科治疗或心包穿刺术可获得1年以上生存率。纵隔肿瘤转移者较肺部及其他转移者预后相对较好。
预防护理
预防
治疗原发肿瘤并早期发现和治疗肿瘤的心包转移是预防心包转移瘤的关键所在。通过定期体检,发现身体存在的异常以及癌症危险因素,通过及时调整、治疗降低患恶性肿瘤的风险。另一方面,定期体检可以实现早发现、早诊断、早治疗即二级预防。尽量不要饮酒。
护理
1、主动热情关心病人,抽一定时间陪伴病人,倾听其诉说心中的焦虑,并表示理解和同情,消除其孤寂感,让其体会到他并不是孤立地承担痛苦。
2、给以安慰,安慰要恰到好处,既强调有希望的方面,又不能过于乐观。
3、在暗示疾病疑难的同时,帮助病人分析疼痛的反复性,解释与疼痛有关的生物心理学问题。
4、多与病人交谈疾病以外的话题,转移其注意力。
饮食保健
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。