胸主动脉瘤
概述
 胸主动脉瘤是退行性变,胸部主动脉部分异常扩张,变形,呈瘤样突出。病因可以分:
胸主动脉瘤是退行性变,胸部主动脉部分异常扩张,变形,呈瘤样突出。病因可以分:
2、梅毒、细菌感染;
3、创伤;
4、先天性。
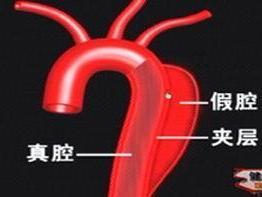
主动脉瘤又可分为真性和假性两种:真性是指主动脉壁全层为瘤体;假性是指瘤壁由动脉周围的结缔组织所构成。
其次为压迫症状:嘶哑声音,呼吸困难,头、颈、上肢浮肿、颈静脉怒张,咳血、瘫痪等,主动脉瘤很大时可以外突产生胸壁波动性肿块。
体检时,可见到波动性肿块;伴主动脉关闭不全者可于主动脉瓣区听到舒张期杂音,舒张期血压下降,脉压增大,心电图呈左心室肥大。
诊 断: 50岁以上者以动脉硬化性为主,先天者常在年轻时即发现,梅毒性主动脉瘤,注意冶游史,外伤性主动脉瘤均有明显外伤史。有疼痛,及压迫各脏器的症状。体检时有胸部波动性肿块,如伴主动脉瓣关闭不全者,可在主动脉瓣区听到舒张期杂音,配合X线检查及主动脉造影可以确诊。
治 疗: 对症治疗后手术治疗。
介绍
 胸主动脉瘤不是真正的肿瘤,而是由于各种原因造成的主动脉一处或多处向外拔出,出现的像“瘤子一样”的改变则称为主动脉瘤。胸主动脉瘤指的是发生在主动脉窦、升主动脉、主动脉弓或降主动脉的动脉瘤。
胸主动脉瘤不是真正的肿瘤,而是由于各种原因造成的主动脉一处或多处向外拔出,出现的像“瘤子一样”的改变则称为主动脉瘤。胸主动脉瘤指的是发生在主动脉窦、升主动脉、主动脉弓或降主动脉的动脉瘤。
真性动脉瘤早期通常没什么症状,当瘤体长大后由于压迫而形成的症状有:刺激性咳嗽、呼吸困难、声音嘶哑、发音或吞咽困难等,晚期可出现咳血或大量呕血,并可能引起窒息或失血性休克而死亡。
疼痛:疼痛的地方多在胸背部,可能为撕裂剧痛,比如胸主动脉夹层动脉瘤;可能为钝痛,可以是持续性的;也有的会随着呼吸或活动更加剧烈;可向左肩胛区、上肢或脖子等处放射。
由于心功能不全而引起气短、气急;由于冠状动脉供血不足可以引起心绞痛。当胸主动脉夹层动脉瘤直径大于6厘米时,极易发生瘤体破裂而死亡,其中夹层主动脉瘤的五年生存率仅为30%左右。
描述
 约80%的胸主动脉瘤是继发于高血压病动脉粥样硬化,14%是由于梅毒引起,其他的原因包括先天新因素、马凡氏综合症及胸部顿挫伤。大多发生于60岁以后,男女之比为10:2。胸主动脉瘤的患病率占主动脉瘤的20.3%—37%。
约80%的胸主动脉瘤是继发于高血压病动脉粥样硬化,14%是由于梅毒引起,其他的原因包括先天新因素、马凡氏综合症及胸部顿挫伤。大多发生于60岁以后,男女之比为10:2。胸主动脉瘤的患病率占主动脉瘤的20.3%—37%。
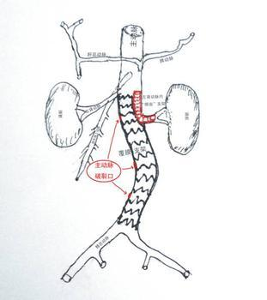
胸主动脉瘤可分为:1、升主动脉瘤,从主动脉根起,至无名动脉起始部止,可并发主动脉瓣关闭不全。2、主动脉弓动脉瘤,从无名动脉至左锁骨下动脉。3、胸部降主动脉瘤,从左锁骨下动脉起至膈肌一段主动脉。4、胸部降主动脉下端,从胸部降主动脉下端至腹主动脉上端。其好发部位依次为:降主动脉、升主动脉、主动脉弓及胸腹主动脉。
体征
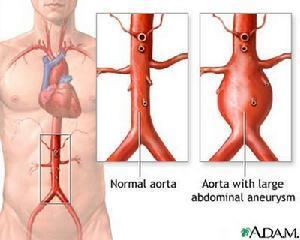 1、在瘤体对临近器官无明显压迫,牵扯或破裂之前,大多数胸主动脉瘤可无症状,于胸摄片时发现,患者的临床表现和瘤体的大小和部位有关。
1、在瘤体对临近器官无明显压迫,牵扯或破裂之前,大多数胸主动脉瘤可无症状,于胸摄片时发现,患者的临床表现和瘤体的大小和部位有关。
2、胸痛:市胸主动脉瘤最常见的症状,一般不严重,多为胀痛或跳痛,系动脉瘤膨出增大、牵拉或压迫周围组织所引起,压迫侵蚀胸骨、肋骨和脊椎及神经时,疼痛可加重。若出现撕裂样剧痛,可能为瘤体扩展,濒临破裂。
3、压迫症状:动脉瘤压迫气管支气管可出现咳嗽或呼吸困难以及气管支气管偏移,压迫食道可出现吞咽困难,压迫喉返神经可出现声音嘶哑,临近血管受压可出现肺动脉狭窄或上腔静脉综合症,头臂血管阻塞可引起脑缺血。
4、破裂:可能是该病首发的症状,血液流入纵隔障、胸膜腔、气管支气管或食道,均可致命。病变累及主动脉根时可产生主动脉瓣关闭不全,严重时出现左心衰竭。
临床
本病发病缓慢,早期多无症状和体征,至后期由于动脉瘤压迫周围组织而产生症状,其临床表现由于动脉瘤的大小、形状、部位和生长方向而有不同。如主动脉瘤压迫气管和支气管可引起咳嗽、气急、肺炎和肺不张;压迫食管引起吞咽困难;压迫喉返神经引起声音嘶哑;压迫膈神经引起膈肌麻痹;压迫上腔静脉和头臂静脉可引起上肢及颈部、面部、上胸部浮肿;压迫胸骨可引起胸痛。
病因
病理
胸主动脉瘤,为胸主动脉某段管腔的病理性扩张。按病理解剖可分为真性和假性动脉瘤。真性动脉瘤是管腔的扩张,根据其形状又可分为囊状、梭形或混合形。假性动脉瘤为动脉破裂后形成的血肿,周围包绕纤维结缔组织而非动脉管壁。
生理
主动脉发生动脉粥样硬化后,中层弹性纤维断裂,管壁薄弱,不能耐受主动脉内血流压力而发生局部膨大,形成主动脉瘤。由于动脉瘤承受的血流压力较大,使动脉瘤逐渐扩大,并可压迫临近器官,甚至侵蚀胸骨、肋骨或向体表膨出,成为搏动性肿块。在膨大的瘤部,血流减慢,形成涡流,可产生附壁血栓。患者可因动脉瘤严重压迫重要脏器或字形破裂而死亡,囊性的动脉瘤较梭形的更容易破裂。
影像
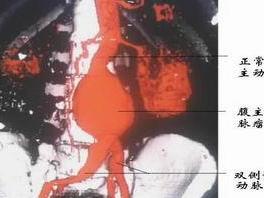
1.X线表现:
(l)纵隔阴影增宽或形成局限性块影,至少在某一个体位上,与胸主动脉某部相连而不能分开。一般升主动脉瘤位于纵隔的右前方,弓降部和降主动脉动脉瘤多位于左后方。
(2)肿块或纵隔增宽阴影可见扩张性搏动。
(4)瘤体(尤其囊状)可压迫侵蚀周围器官,例如压迫脊椎或胸骨的侵蚀性骨缺损,有助于动脉瘤的诊断。
2.超声心动图:
可显示主动脉某段的梭形和囊状扩张,并可直接测量其径线,还可显示动脉瘤内附壁血栓的情况。
3.CT表现:
不仅可显示动脉瘤的存在和瘤壁的钙化,还可测量其宽径。对比增强扫描,可清楚显示附壁血栓及其范围。主动脉弓部连续扫描,对明确该部动脉瘤与头臂动脉的关系也有一定帮助。
4.MRI表现:
不用对比剂可显示主动脉内脏、管壁及其与周围组织的关系,能直接摄取横断、冠状、矢状等任何层面图像,对立体地把握动脉瘤的形态、大小、范围以及与主要动脉分支的关系有重要意义。
5.血管造影:
诊断
胸部X线片(后前位及左侧位)十分有用,可显示大多数胸主动脉瘤,透视有助于与其他纵隔肿物相鉴别。但有些胸主动脉瘤甚小,尤其是囊状动脉瘤破裂后在X线片中难以发现。所有准备施行手术的术前均应进行主动脉造影,因其可清晰地显示动脉瘤的大小范围。数字减影血管造影(DSA)有可能替代主动脉造影,但它对小动脉的显彰较差,且易受运动的影响。CT增强扫描可显示升主动脉及降主动脉瘤,有助于诊断。二维超声检查对胸主动脉瘤(尤其是降主动脉瘤)的诊断准确性不如腹主动脉瘤。经食管UCG—TEE则对胸主动脉瘤的诊断有较大的价值。MRI对胸主动脉瘤可作出可靠的诊断。
治疗
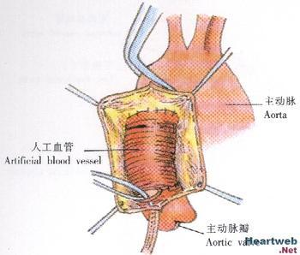
手术修补是惟一有效的治疗。是否要施行手术取决于动脉瘤的大小、部位、有无症状及患者的一般状况。横径<5cm的动脉瘤极少破裂,而>10cm者经常破裂,有疼痛或压迫症状提示破裂的可能性大。若患者有巨大动脉瘤,尤其有瘤体扩张,或压迫临近器官而出现症状时,应紧急手术。由于主动脉瓣关闭不全或主动脉瘘引起心衰时也需须进行手术。若瘤体小,无症状,则并不急于手术。胸主动脉横段手术的危险最大,因为手术需要体外循环完整的心肺分馏。胸主动脉降段手术危险相对较小,而胸主动脉升段手术的危险性介于两者之间。对于大多数老年人不应考虑手术治疗,但应每4—6月做一次胸部X线检查。对于扩张<8cm的无症状者可采用保守疗法。不应选用增加心脏排出量和扩张血管的药物,可以选用β受体阻滞剂和钙通道阻滞剂。
预后:长期随访,5年死亡率为50%,10年死亡率为70%,半数死于有关心血管病,三分之一死于动脉瘤破裂。死亡率与动脉瘤的部位无关。若患者高龄,动脉瘤>6cm,伴发高血压或其他心血管疾病,则死亡率增高。
预防
预后
胸主动脉瘤的自然病史受多种因素影响,如动脉瘤膨大的速度和破裂倾向。有或无动脉瘤的症状是另一个重要因素,有症状的病人预后比无症状者差,一旦出现新的症状可迅速破裂或死亡。有报道,未行外科治疗的胸主动脉瘤患者l,3和5年生存率分别为65%,36%和20%。动脉瘤的大小和动脉瘤膨大的速度也是动脉瘤破裂的危险因素。直径>7cm的胸主动脉瘤较直径小的更易破裂。胸主动脉瘤常伴有严重的全身动脉粥样硬化或心血管系统疾病,可明显增加病死率,许多病人在动脉瘤破裂之前就死于动脉粥样硬化的并发症。 长期随访,5年死亡率为50%,10年死亡率为70%,半数死于有关心血管病,三分之一死于动脉瘤破裂。死亡率与动脉瘤的部位无关。若患者高龄,动脉瘤>6cm,伴发高血压或其他心血管疾病,则死亡率增高。
安全提示
1、发生于40岁以上的壮年人,男女之比为3:1~10:1 ;
2、注意生活规律,养成良好的睡眠习惯,睡前进行放松训练,防止睡眠紊乱,每日睡眠不少于8小时,养成良好的饮食习惯,定时定量,低盐低脂,加强营养摄入,戒烟戒酒;
3、康复出院后,应听从医生的指导,监测血压,定期复查。
护理
一、 恐惧
1、热情接待病人,介绍负责医师和护士,提供安静、舒适、无不良刺激的环境。
2、对病人的恐惧表示理解和同情,鼓励病人表达自己内心感受,并耐心倾听。
3、对病人提出的疑问,进行有效、可靠、肯定的答复。
4、在病人面前要镇静,用平静的语气向病人讲解疾病的有关知识,说明术前相关检查、治疗、护理的目的和必要性,以及手术治疗的重要性,以取得病人的合作,消除其恐惧心理。
5、做好病人家属的思想工作,使他们对病人更关心、更体贴,避免对病人表露不愉快的情绪,以解除除病人的孤立无助感,增强其对诊治效果的信心。
二、自理缺陷
1、多与病人接触,了解其生活习惯和以往自理能力。
2、协助病人完成洗漱、进餐、沐浴、排便等生理护理。
3、术前指导、训练病人在床上大、小便。
4、给病人进行心理疏导,帮助其正确对待疾病,认识自我能力,克服依赖他人的心理障碍。
5、将常用物品如口杯、痰杯、毛巾、尿壶、便器等,放在病人伸手可及的地方。
三、有皮肤完整性受损的危险
2、每天用红花酒精或樟脑酒精按摩背部及骨突处数次,以促进局部血液循环。
3、保持床单位干燥、平整无皱、无渣屑。
4、协助病人使用大、小便器,切忌拖拉病人。
5、对腹泻者,便后及时清洗会阴部,肛周涂以少许植物油或氧化锌油膏保护局部皮肤。
6、指导病人进食高蛋白、高糖、高维生素、易消化、少渣、少纤维素饮食。
四、有口腔粘膜改变的危险
2、向病人及家属介绍口腔卫生保健知识及消除危险因素的有效措施。
4、每天用生理盐水或朵贝液漱口数次。
6、咽喉部干燥、疼痛者,给蒸气吸入或超声雾化吸入,每天2-3次。
7、提供温度、软硬度适宜的饮食,避免进食过热、过冷、过硬及辛辣等刺激性饮食。
五、潜在并发症--切口感染
2、保持床单位及病人衣裤的清洁、干燥,一旦污染,及时更换。
3、保持切口敷料干燥、固定,一旦渗湿、污染,及时换药,并观察切口愈合情况。
4、保持切口引流管固定、通畅,引流袋低于切口平面,并观察和记录引流液的量、色和性质。更换引流袋,每天1次,冬季隔天1次。
5、监测体温、脉搏、呼吸及皮肤健康状况。
6、改善病人营养状况,提高病人抗感染能力。选择高蛋白、高糖、高维生素、少渣的饮食,必要时经静脉补充白蛋白。
7、实行保护性隔离措施,限制探视人数。
8、各项治疗、护理严格执行无菌操作。
9、按医嘱选择抗生素,必要时取局部分泌物做细菌培养和药敏试验,并观察用药后的反应。
六、潜在并发症--大出血
1、病人宜卧床休息,取仰卧、下肢屈曲位,降低腹部张力,从而减轻对瘤体的直接压力或对血管吻合口的牵拉力。
2、嘱病人避免突然坐起、强烈扭曲上身、突然弯腰等动作,减少或避免引发出血的诱因。
3、劝慰病人避免情绪激动、过度紧张、兴奋和悲伤,造成交感神经兴奋,心血管活动增强,诱发瘤体破裂或重建血管吻合口破裂而大出血。
4、保证充足的睡眠,必要时按医嘱睡前服用镇静、催眠药,并观察其效果。
5、向病人交待预防感冒的重要性,防止突然剧烈咳嗽、打喷嚏致腹压增加。
7、备好抢救用物及药品,随时准备抢救。
8、疑瘤体破裂,立即用腹带加压包扎,在积极抗休克的同时,送手术室急救。
七、潜在并发症--无菌性腹泻
1、手术2周后,若生命体征平稳,切口愈合良好,应逐渐停止使用抗生素和抗霉菌药物。
3、肛周经常受大便刺激出现红肿时,用石蜡油或氧化锌油膏保护皮肤。
4、采集健康儿童大便,用生理盐水搅拌均匀,由肛门通过肛管注入肠腔,提供正常菌群,每天1-2次,直至病人肠腔菌群恢复正常,大便成形,排便逐渐规律为止。
5、鼓励病人多进高营养、高维生素、易消化的饮食,注意饮食卫生,必要时按医嘱静脉补液、补充白蛋白,提高机体抵抗力,促进身体康复。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。
上一篇 鸡尾木
下一篇 调元大补二十五味汤散