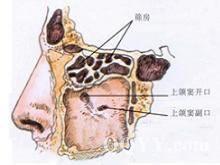
筛窦恶性肿瘤
概述
病因
表现及诊断
 临床难以鉴别肿瘤究竟原发于哪个鼻窦。X线或CT等检查可明确肿瘤范围和有无颅内转移,但确定肿瘤性质仍需活体组织检查。
临床难以鉴别肿瘤究竟原发于哪个鼻窦。X线或CT等检查可明确肿瘤范围和有无颅内转移,但确定肿瘤性质仍需活体组织检查。
由于筛窦体积小,筛房骨壁甚薄,并与眼眶和前颅底紧密相连,而且有时骨板呈先天性缺损,因此筛窦肿瘤更易扩散。筛窦恶性肿瘤早期不易发现。肿瘤扩大累及周围组织时,才出现临床症状,如破坏纸样板进入眼眶,可出现突眼、眼球运动障碍、复视及视力障碍等;侵及筛板或硬脑膜,病人表现头痛加剧;肿瘤向鼻腔或其他鼻窦发展,可引起鼻窦塞、粘脓鼻涕带血及嗅觉障碍;肿瘤向外发展可使内眦鼻根部隆起。原发于筛窦的恶性肿瘤,晚期可能与其他鼻窦癌并存。
检查
鉴别
并发症
如何治疗
本病治疗目前仍主张以手术切除为主,辅以放射或化疗等综合疗法。尤其是对早期病人,应于术前还是术后放疗,或术前术后分期进行,各家意见尚未统一。一般主张术前放疗4~5周,剂量为全量的3/4,然后行肿瘤根治性切除,其余1/4放射剂量于术后进行。化疗或其他生物疗法,可根据肿瘤病理类型及病人全身或局限情况而定。
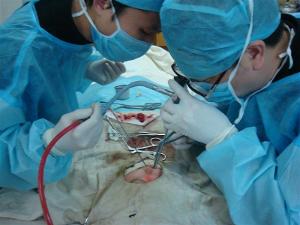 手术多采用鼻侧切开进路,适用于肿瘤局限在筛窦内或侵及鼻腔上颌窦和蝶窦者。这种术式视野宽大,能够直视探查肿瘤是否累及筛板或眶筋膜囊。如肿瘤已扩展到前颅底及眶内,应采用颅—面联合进路切除术。1953年Smith首次应用本术式成功地治疗一例晚期窦癌,其后Malecki(1956)、Sisson(1976)、ketcham(1973)等也相继报道。国内始于80年代初期,近年来发展较快。ketcham(1973)总结54例颅—面联合进路手术治疗鼻窦癌的经验,认为本进路有以下优点:①可直接于术中判断肿瘤的颅内侵犯范围,且较影象学检查提供的信息更直接更可靠。②保护脑组织,避免因盲目手术而致脑组织损伤。③减少或避免脑脊液鼻漏及鼻眶漏的发生。④术中可以充分止血。⑤由于视野宽阔,可以一次整块切除。⑥能有效地保护眶内容,减少眶内并发症。由于上述优点,本病5年存活率已达到50%。
手术多采用鼻侧切开进路,适用于肿瘤局限在筛窦内或侵及鼻腔上颌窦和蝶窦者。这种术式视野宽大,能够直视探查肿瘤是否累及筛板或眶筋膜囊。如肿瘤已扩展到前颅底及眶内,应采用颅—面联合进路切除术。1953年Smith首次应用本术式成功地治疗一例晚期窦癌,其后Malecki(1956)、Sisson(1976)、ketcham(1973)等也相继报道。国内始于80年代初期,近年来发展较快。ketcham(1973)总结54例颅—面联合进路手术治疗鼻窦癌的经验,认为本进路有以下优点:①可直接于术中判断肿瘤的颅内侵犯范围,且较影象学检查提供的信息更直接更可靠。②保护脑组织,避免因盲目手术而致脑组织损伤。③减少或避免脑脊液鼻漏及鼻眶漏的发生。④术中可以充分止血。⑤由于视野宽阔,可以一次整块切除。⑥能有效地保护眶内容,减少眶内并发症。由于上述优点,本病5年存活率已达到50%。
凡鼻腔、筛窦及额窦之恶性肿瘤,已侵犯颅前窝底骨质和硬脑膜者,均适宜颅—面联合进路术式。
1.先在额部做双额瓣或单额瓣切口,钻孔,锯开颅骨并将骨瓣翻向一侧,显示硬脑膜。
2.根据需要做硬膜外或硬膜内进路,牵拉大脑额叶,暴露颅前窝底部。此时应给予20%甘露醇降脑压,或插一导管至蛛网膜下腔放出脑脊液,以使颅前窝底手术野更加清楚。这时侵犯颅底之肿瘤即暴露于手术野内,并可自上而下予以切除。
3.在面部做鼻侧切开或改良的Weber-Fergusson切口,自下而上切除鼻腔鼻窦肿瘤,上下联合整块切除肿瘤之后,颅底与鼻腔鼻窦即融为一体。
4.修补颅底骨缺损和硬脑膜缺损 如切除颅底骨缺损大于2cm,为避免术后颅内容疝入鼻腔鼻窦,多主张用自体骨或带蒂颅骨骨膜予以修补,也可用有机玻璃或人工骨水泥等材料重建颅底骨缺损、硬脑膜缺损,无论大小都应认真修补,以防术后发生脑脊液鼻漏及颅内并发症。修补硬脑膜可以采用颞肌筋膜、大腿阔筋膜或骨膜等。修补时可用小针细线密缝法,其成功率较高。
5.创腔宜用附有抗生素的碘仿纱条填塞,术后7~10天抽出。
筛窦恶性肿瘤是否行眶内容清除术,目前还有争论。一般认为眼球筋膜囊对肿瘤侵入有较强的阻力。这一屏障未遭破坏,或未出现眶尖、眶上裂综合征时,多不主张做眶内容剜除术。但是当肿瘤已经破坏筋膜囊并侵入眶内,为了提高5年存活率,应该对眶内容包括眶壁骨进行根治性切除。手术造成的眶壁及眶内容缺损,可用带蒂肌皮瓣予以修复。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。