女性生殖道多部位原发癌
疾病概述
疾病描述
女性生殖道多部位原发癌中,组合方式多种多样。以卵巢癌合并子宫内膜癌最为常见,卵巢及其他女性生殖器官癌并发乳腺癌也是较常见的组合。女性生殖道多部位原发癌越来越引起学者们的关注。随着医学科学的进步,多器官癌变的理论已被人们所接受,多部位原发癌(multipleprimarycarcinoma,MPC)的发现和报道不断增多。早在1932年Warren和Gafe就发现了这一现象,并提出了诊断标准:①每一肿瘤必须具有明确的恶性特征;②每个肿瘤之间必须彼此分离;③必须排除来自其他肿瘤转移或复发的可能性。1975年Deligdisch建议,女性生殖道MPC先后在1年内发生者,称“同期性”;长于1年后发生者,称为“异期性”。近年来,“同时发生(synchronous)”的MPC也不乏报道。
症状体征
 异常出血是子宫和卵巢原发双癌的主要症状。A组患者较年轻,50%有不育史。子宫肌层浸润和盆腔内扩散的情况也少见,分别为6%和12%。而B组患者年龄较大,90%为绝经妇女,子宫肌层浸润和盆腔内扩散的情况也较常见,分别占63%和45%。子宫肌层浸润和盆腔内扩散在A组分别为30%和38%,B组均为50%。结果表明,异常出血是子宫和卵巢原发双癌的主要症状,占75.1%。在绝经后妇女中,绝经后出血占81.8%,其次的症状为腹痛或腹胀,占58.6%,原发不育占31%。除B组患者年龄较大、绝经后出血较常见外,两组患者的临床症状无显著差异(P>0.05)。腹部包块是子宫和卵巢原发双癌最主要的体征,占89.3%,子宫增大占44.48%。
异常出血是子宫和卵巢原发双癌的主要症状。A组患者较年轻,50%有不育史。子宫肌层浸润和盆腔内扩散的情况也少见,分别为6%和12%。而B组患者年龄较大,90%为绝经妇女,子宫肌层浸润和盆腔内扩散的情况也较常见,分别占63%和45%。子宫肌层浸润和盆腔内扩散在A组分别为30%和38%,B组均为50%。结果表明,异常出血是子宫和卵巢原发双癌的主要症状,占75.1%。在绝经后妇女中,绝经后出血占81.8%,其次的症状为腹痛或腹胀,占58.6%,原发不育占31%。除B组患者年龄较大、绝经后出血较常见外,两组患者的临床症状无显著差异(P>0.05)。腹部包块是子宫和卵巢原发双癌最主要的体征,占89.3%,子宫增大占44.48%。
疾病病因
子宫内膜和卵巢为什么会同时发生癌变,对于这个问题至今未有满意的解释。Scully、Eifel和Matlock等人提出下列一些学说,试图解释这种双癌变的病因。
1.延伸的米勒管系统(extenderMolltriansystem)在胚胎发生过程中,卵巢的生发上皮与米勒管密切相关。在成人中,米勒管的衍生物和卵巢表面均可作为一种形态单位,对其周围的环境起反应。例如在妊娠期间,宫颈、输卵管和卵巢的间质都会出现与子宫内膜相似的蜕膜反应。同样,这些结构的上皮也会出现化生变化(meta-plasicchanges)。
2.子宫内膜异位症恶变学说早在1952年Sampson就指出子宫内膜异位症可发生恶变,并报道了7例起源于子宫内膜异位症的卵巢癌。他的诊断标准是:
①子宫内膜异位症和卵巢癌共同存在于同一个卵巢,而且具有相同的组织学关系,像宫体癌和良性子宫内膜肿瘤的关系一样。②卵巢癌起源于卵巢的子宫内膜组织,而不是来源于其他部位的浸润。1961年Campbell报道了5例子宫内膜和卵巢原发性腺棘癌,这5例患者全伴有子宫内膜异位症,作者认为卵巢腺棘癌均起源于卵巢子宫内膜异位症,因为5例的病理改变完全符合Sampson的诊断标准。
1966年Scully较系统地报道了子宫内膜异位症的恶变情况,他认为恶病率很难估计,但恶变的情况是肯定存在的。除了子宫内膜样癌可起源于子宫内膜异位症,透明细胞癌、鳞癌、癌肉瘤和间质肉瘤也可起源于子宫内膜异位症。他还认为起源于子宫内膜异位症的卵巢癌常伴有宫体癌,有时宫体癌很小,临床上常被忽视。
3.癌基因突变学说随着癌基因研究的不断深入,现在认为癌的发生与癌基因突变有关,临床上多个部位的原发癌不乏报道“泄殖腔基因性”(cloacogenic)的多部位癌变可能拥有一个共同的易感区域,而这个区域对相同的癌基因又有多点反应,胚胎发生相关的组织对相同的癌基因表现出很高的接受性。各个组织对癌基因的反应不一定是同步的,在某些区域可能会推迟,这可能是某些部位已发生明显癌变而某些部位仅表现为原位癌的原因。
病理生理
1.延伸的米勒管系统Gricouroff和Lauchlan等人提出了“延伸的米勒系统”的概念,来描述卵巢的表面、输卵管、子宫内膜和宫颈。这个系统中的诸结构都有一个重要的相似之处,即他们均能形成组织类型相似的上皮性肿瘤,也可形成具有妇科特点的生殖道混合性间质瘤。通常宫体癌大都是分化好的腺癌,但浆液性乳头状癌、黏液性癌和透明细胞癌也可起源于子宫内膜。延长的米勒系统的另一个重要特征是,多个解剖部位可同时发生相同的或独立的肿瘤性或瘤样增殖现象。最常见的例子是双侧卵巢肿瘤,一侧是良性,另一侧是恶性。最典型的现象是卵巢浆液性癌伴有输卵管腺瘤样不典型增生或“原位癌”。此外,人们还发现,当子宫内膜发展为腺癌时,卵巢可同时伴有子宫内膜和(或)子宫内膜异位症,卵巢的上皮性恶性肿瘤也常伴有子宫内膜不典型增生。根据上述理论和临床病理的发现,不少学者认为子宫内膜和卵巢原发性双癌拥有一个共同的胚胎起源——“延伸的米勒系统”。
2.子宫内膜异位症恶变学说正常的子宫内膜在雌激素过度刺激下可发生癌变,这是众所周知的。子宫内膜异位症恶变是否也与雌激素过度刺激有关已有研究表明,异位的子宫内膜可以在卵巢激素的作用下发生周期性变化,但不如正常的子宫内膜明显,多数停留在早期或中期增殖期而不再继续发展,卵巢异位内膜与子宫内膜分泌期改变同步者为55%。Tamaya、Janne等的研究结果还证实异位子宫内膜存在雌、孕激素受体,说明子宫内膜异位病灶有激素依赖性。临床上子宫内膜异位症症状和体征的周期性及激素治疗本症在许多病例所获良好效果均支持此点,既然异位的子宫内膜和正常的子宫内膜都具有激素依赖性,从理论上说,过度的雌激素刺激是有可能对子宫内膜异位症的恶变起一定作用的,但至今未见有人证实这种观点。尽管恶变的原因不清,但恶变现象是肯定存在的,已有文献证实子宫腺肌瘤和盆腔子宫内膜异位症都会发生恶变。Scully分析了950例卵巢子宫内膜异位症的标本,发现其恶变率小于1%,然而Kuman和Craic报道11%的卵巢子宫内膜样癌合并子宫内膜异位症。Cummins等人揭示25%的卵巢子宫内膜样癌起源于子宫内膜异位症。子宫内膜和卵巢原发性双癌伴发子宫内膜异位症的情况各家报道亦不统一,Ulbright和Rotl报道其发生率仅为5%,Deligoliach认为55.5%的子宫内膜和卵巢原发性双癌伴有子宫内膜异位症。而campbell报道的5例全部伴有子宫内膜异位症。近年来子宫内膜异位症的发病率不断提高,已经成为妇科范畴的多发病,子宫内膜异位症与子宫内膜和卵巢原发性双癌的关系值得进一步研究。
3.癌基因突变学说Matlock和Deligolisch认为子宫内膜和卵巢在胚胎发生中密切相关,而且具有相同的癌基因“易感区域”,当这一癌基因发生突变时,便会发生子宫内膜和卵巢原发性双癌。近年来发现,肿瘤抑制基因p53与妇科肿瘤密切相关。已有不少研究表明,宫颈癌、宫体癌和卵巢均伴有明显的p53表达异常。
诊断检查
诊断:子宫内膜和卵巢原发双癌的诊断长期以来未能明确。异常阴道出血和腹部包块是主要的临床表现,因此大部分患者被诊断为卵巢癌或内膜癌,很少有人想到子宫内膜和卵巢原发性双癌的诊断。在病理上,也常常与Ⅱ期卵巢癌和Ⅲ期内膜癌相混淆。1961年Campbell首次较为明确地提出子宫内膜和卵巢原发性双癌的诊断。建立子宫和卵巢原发性双癌的概念和掌握其诊断标准,是诊断子宫内膜和卵巢原发性双癌的关键。因此,若盆腔包块患者伴有不规则阴道流血,或术前、术中发现卵巢和子宫均已受癌累及,临床医生应该提醒病理医生注意子宫内膜和卵巢原发性双癌的可能性,如果子宫内膜癌和卵巢癌的组织病理学表现完全符合Young和Scully提出的诊断标准,则子宫内膜和卵巢原发性双癌的诊断便成立。
实验室检查:
1.肿瘤标志物检查、分泌物检查。
2.超声检查对盆腔包块有较高的诊断率,为94%,对腹水的诊断率为77%。而对子宫增大的诊断率较低,仅为39%。
其他辅助检查:
1.组织病理学检查诊断性刮宫对子宫和卵巢原发性双癌的诊断很有帮助,术前患者行诊刮术,均获得子宫内膜癌的组织学证据。因此,凡是盆腔包块患者伴有不规则阴道流血,均应行诊刮术,除外子宫内膜癌。宫颈刮片对双癌和术前诊断的意义不大,阳性率仅为17.4%。
2.腹腔镜检查等。
鉴别诊断
1985年,Ulbright和Roth提出的5项标准,以区别子宫内膜和卵巢原发性双癌和子宫内膜癌伴卵巢转移:①小卵巢(<5cm);②双侧卵巢受累,卵巢呈多结节状;③子宫深肌层浸润;④血管浸润;⑤输卵管受累。如在病理标本中发现以上标准中的2项,则应该诊断为原发性子宫内膜癌伴卵巢转移。如上述指标在病理标本中均未发现,则应该诊断为子宫内膜和卵巢原发性双癌。
在Ulbright和Roth诊断标准的基础上,1987年Young和Scully提出了一个较为完整的子宫内膜和卵巢原发性双癌的诊断标准,以区别子宫内膜癌为卵巢转移。Young和Scully认为,如果子宫内膜癌浸润至深肌层及淋巴管和血管,如果肿瘤累及输卵管黏膜、侵犯卵巢表面和其淋巴管及血管,那么卵巢的癌变很可能是继发性的。反之,如不存在淋巴管和血管转移,子宫内膜癌很小,局限在子宫内膜或仅有浅肌层浸润,在其周围又可见子宫内膜不典型增生的表现,卵巢肿瘤又局限在卵巢的中心,常伴有子宫内膜异位症,那么这两个肿瘤很可能是原发肿瘤。尽管大多数子宫内膜和卵巢原发性双癌是子宫内膜样癌,但是非子宫内膜样癌例如黏液性癌、透明细胞癌,也可偶尔出现。有时,两个肿瘤的组织学类型也可不同。根据不同的组织学类型,Eifel、Zaino将子宫内膜和卵巢原发性双癌为三组:A组,子宫内膜癌合并卵巢子宫内膜样癌;B组,子宫内膜和卵巢同是非子宫内膜样癌(例如,乳头状黏液性癌,透明细胞癌);C组,子宫内膜和卵巢是两个组织学类型不同的癌,例如子宫内膜为内膜癌,而卵巢为透明细胞癌。这样分组的意义在于其预后不同,A组预后好,而B组和C组预后差。
治疗方案
有关子宫内膜和卵巢原发性双癌的治疗,目前还没有一个较为标准的模式。治疗方法的选择应根据肿瘤的期别、级别及具体情况,区别对待。
治疗原则是:①原发性双癌均局限在子宫内膜和卵巢且又是高分化肿瘤者,全子宫加双附件加大网膜切除已足够,不必再给其他辅助治疗;②子宫内膜癌侵及深肌层或宫颈,或Ⅱ~Ⅲ级子宫内膜癌术后应给予放射治疗(包括外放射和穹隆上镭疗);③虽然肿瘤局限在卵巢但分化不好(Ⅱ~Ⅲ级)或已破溃的卵巢癌术后给予氧芬胂(马法兰)单一药物化疗;④肿瘤盆、腹腔浸润者或腹腔细胞学阳性者,术后给予以顺铂和环磷酰胺为主的联合化疗。
①手术方式为全子宫双附件加大网膜切除和盆腔淋巴结清扫术,因为腹膜后淋巴结是卵巢癌的主要转移途径之一,即使在Ⅰ期卵巢癌,盆腔淋巴结的转移率也达10.3%。②子宫内膜癌浸及宫颈和子宫深肌层,术后给予外放射治疗,或大剂量孕激素治疗或PAC方案化疗。③虽然肿瘤局限在卵巢,但为肿瘤分化不好(Ⅱ~Ⅲ级)或已破溃的卵巢癌,术后给予塞替派单一药物化疗。④肿瘤盆、腹腔浸润或腹腔液细胞学阳性,术后给予Chexup方案联合化疗或以顺铂为主的腹腔联合化疗。
2.术后放疗的指征肿瘤侵犯子宫肌层大于50%;盆腔淋巴结阳性;2~3级子宫内膜癌;子宫内膜癌浸润宫颈;放疗应包括外放射和穹隆放镭。
3.单一烷化剂治疗主要用于肿瘤局限在卵巢但为2级以上的卵巢癌或卵巢肿瘤已破溃。
4.顺铂联合药物化疗主要用于卵巢癌盆、腹腔浸润或腹腔冲洗液细胞学阳性者。术中注意事项:70%的卵巢癌在手术时已属晚期,大都伴有盆腔内扩散和大网膜转移,腹水也较常见。有研究显示子宫和卵巢原发双癌的手术发现与一般的卵巢癌有很大不同:①绝大部分(86.2%)肿瘤局限在卵巢或仅伴有盆腔内浸润,腹腔扩散和大网膜转移者仅占13.8%;②子宫增大者占44.8%;③44.8%的患者伴有腹水。若术前未能考虑子宫和卵巢原发性双癌的诊断,在术中发现以上这些情况时就应该考虑子宫和卵巢原发双癌的可能性。术中应留取腹水或腹腔冲洗液进行细胞学检查,术后应切开子宫仔细观察子宫内膜是否有癌变,同时也应该提醒病理科医生注意子宫和卵巢原发双癌的可能性。
并发症
腹水、感染。
预后相关
预后:
1.预后状况已有很多研究证实,双癌的预后较好。由于子宫内膜病变,绝大部分患者伴有不规则阴道流血,76%的患者是以不规则阴道流血为主诉就医的,则有可能早期发现。在患者中55.6%的双癌局限于子宫内膜和卵巢癌,尽管癌症已累及子宫和卵巢两个器官,但病变仍在早期,没有血管和淋巴管浸润,所以治疗效果较好。
2.影响预后的有关因素
(1)肿瘤浸润程度
(2)肿瘤分级
(6)放疗
总之,子宫内膜和卵巢原发性双癌是相对独立存在的妇科肿瘤,其临床和病理特征既有别于有转移的卵巢癌,也不同于有转移的子宫内膜癌,而且具有相当好的预后,将子宫内膜和卵巢原发性双癌与Ⅲ期子宫内膜癌、Ⅱ期卵巢癌分开来是十分必要的。诊断可参照Young和Scully提出的诊断标准进行。治疗应根据病人的具体病情,具体对待。子宫内膜和卵巢原发性双癌的病因和发病机制目前仍不清楚,与性激素之间的关系及影响其预后的因素,均值得更进一步研究。
预防:定期体检、早期发现、及时根治、做好随访。
流行病学
女性生殖道多部位原发癌不太多见,大宗的病例分析统计较少,各家报道的发病情况也不尽相同。Deligdish等于1235例癌症中发现67例MPC,占5.4%。刘复生等报道172例(357个)MPC,占中国医学科学院肿瘤研究所39583例恶性肿瘤中的0.4%。Eisner报道了26例同时发生的妇女生殖道MPC,占同时收治妇科恶性肿瘤患者的0.7%。
关于子宫内膜和卵巢同时癌变的发生率,各家报道不一,这主要是因为对这种癌变有不同的解释和使用不同的诊断标准。Kottmcier报道,8.4%的子宫内膜癌和18.6%的卵巢癌患者存在卵巢和子宫内膜同时癌变的现象。Mumnell和Taylar报道,14.7%的卵巢恶性肿瘤伴有子宫内膜癌变。卵巢子宫内膜样癌是最常见的合并子宫内膜癌变的卵巢恶性肿瘤。Doekerty报道卵巢子宫内膜样癌伴发子宫内膜癌的发生率高达67%,而Schueller等报道的发生率仅为5.3%。综合其他文献报道,有34%~40%的子宫内膜癌患者在尸检中发现卵巢癌变,反之,约1/3的卵巢子宫内膜样癌伴有子宫内膜癌。这些病例并不都是子宫和卵巢原发双癌,其中也包括Ⅱ期卵巢癌和Ⅲ期子宫内膜癌。沈铿等报道子宫内膜和卵巢同时癌变占原发卵巢癌的16%(116/723),占原发子宫内膜癌的38.6%(116/300)。在116例子宫和卵巢同时癌变的病例中,采用Young和Scully的诊断标准,有29例诊断为子宫内膜和卵巢原发双癌,占25%。子宫内膜和卵巢原发双癌占原发卵巢癌的4%,占原发子宫内膜癌的9.7%。杜心谷等分析了858例女性米勒管系统肿瘤,同时发生的MPC67例,占7.8%。其中双发癌61例,占91%;三发癌5例,占7.5%;四发癌1例,占1.5%。双发癌中以子宫内膜癌合并卵巢癌最多见,占全部MPC的37.3%,占双发癌的41%。
防治妙招
硒,是人体不可缺少的微量元素,具有极强的抗氧化能力。补硒能增强细胞抗氧化能力,调节内分泌和新陈代谢,清除体内毒素,对于预防癌症有奇效。但是补硒过量的危害也不小,因此服用含有硒麦芽的体恒健硒维康口嚼片,能安全有效补硒,没有任何毒副作用,也不会过量,是防治癌症的首选。
特别提示
定期体检、早期发现、及时根治、做好随访。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。

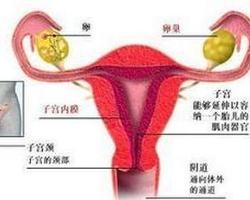 原发癌是指原来正常
原发癌是指原来正常