大肠脂肪瘤
概述
脂肪瘤(lipoma)是起源于脂肪组织的一种良性肿瘤,在大肠的发病率各家报道差异较大,尸体解剖的检出率为0.035%~4.4%,但这仅能代表高龄者情况。有资料统计,在结肠、直肠良性肿瘤中,脂肪瘤的发病率仅次于息肉和腺瘤,居第三位。发病年龄多在40岁以上,女性多于男性,女性多发生于直肠、回盲瓣和右半结肠;男性则多发生于左半结肠。
病因
病理
大肠脂肪瘤多发生在右半结肠,尤以盲肠多见,其大体形态呈黄色圆形分叶状肿块,质软,镜下为成熟的脂肪细胞,纤维间质,瘤组织周围可有炎症细胞浸润,少数脂肪瘤可伴有坏死,溃疡形成以及出血,囊性变。
1.腔内型(黏膜下型) 最常见,约占90%,脂肪瘤在黏膜下与肌层局限性生长,突出于肠腔内。
2.腔外型(浆膜下型) 脂肪瘤在浆膜下与肌层之间局限性生长,一般向肠腔外突出。
3.壁间型(肌间型) 瘤体位于肠壁肌层,一般不向肠腔内外突出,瘤体呈圆或椭圆形,无临床表现。
4.混合型 另外根据脂肪瘤发生的部位及分布情况又可分为:单发性,多发性,弥漫性脂肪瘤和黏膜下脂肪组织浸润四类,脂肪瘤癌变极罕见。
症状
结肠、直肠脂肪瘤一般直径在2cm以下者,多数无明显症状,常在开腹手术或手术标本中发现;直径在2cm以上者,常有便秘、腹泻、腹痛、粘液血便、贫血、体重减轻、腹内肿块等。因大部分有蒂,故本病常以其伴发疾病如肠套叠、肠梗阻、肠坏死等而就诊。发生在回盲瓣的脂肪瘤,多有肠梗阻表现。个别患者可于右下用部扪及包块。有1/3患者可发生肠内出血,但临床少见大出血者,多表现为粘液血便。大肠各段脂肪瘤的发生率由近向远逐渐降低。直肠脂肪瘤可经直肠指诊扪及,肿块柔软、光滑呈分叶状,有时肿瘤可以肛门脱出。位于肛门周围组织间隙或皮下组织的脂肪瘤,多为单发,表面呈结节状。
检查
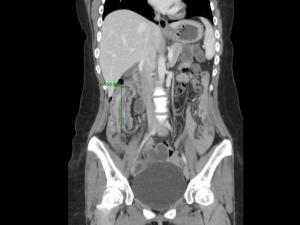
1.X线检查 采用钡灌或气钡双重造影,亦可用清水灌肠,把水作为对比剂,可使脂肪瘤与周围组织的密度对比更明显,X线主要表现:
(2)钡灌或气钡造影,肠腔内可见边缘光滑的圆形或卵圆形充盈缺损。
(3)挤压征检查中压迫瘤体可有形态的改变,其他肿瘤无此现象。
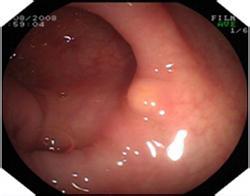
2.结肠镜检查 可直接观察到有蒂或无蒂自黏膜下隆起,表面光滑或糜烂的半球形或分叶状黄色肿瘤,用活检钳压迫肿瘤,富有弹性,加压能使凹陷,放后恢复原状,即可以看到所谓的枕垫征;用活检钳提瘤体,表面的黏膜产生帐篷效应;用活检钳在同一部位反复活检,可露出脂肪组织即所谓“裸脂征”,获得组织可供组织学检查,可明确诊断。
3.CT检查为形态规则的低密度块影,CT值多为-80~-120Hu注射造影剂后,其影像更为清晰。
4.MRI检查 MRI有较好软组织分辨力,区分不同的组织结构,对脂肪组织具有独异性强信号,脂肪的质子密度高,T1值为60~80ms呈白色强MRI信号。
诊断鉴别
大肠脂肪瘤的临床表现多无特异性,临床诊断颇困难,国内文献报道是30例中仅3例术前明确诊断,而且本病的外观及症状颇似癌前或恶性病变,因此对本病要有高度认识,临床上如出现腹痛,大便异常及便血等3大症状必须作实验室及其他辅助检查,以便及时明确诊断。
1.临床表现。
2.实验室及其他辅助检查。
大肠脂肪瘤应与大肠息肉及腺瘤,大肠癌,大肠气囊肿病,平滑肌瘤及神经纤维瘤相鉴别,在临床表现上症状多无特异性,但根据辅助检查,如X光,CT,肠镜等一般鉴别并不困难,特别是肠镜下活检能直接提供病理学依据,诊断大肠脂肪瘤时应注意部分病人可能伴有消化道恶性肿瘤,国内报道30例大肠脂肪瘤中有1例伴发大肠腺癌,而国外文献报道大肠脂肪瘤伴发消化道恶性肿瘤者高达30%。
并发症
治疗
无症状的瘤体小的脂肪瘤不需要治疗,而对有症状瘤体直径大于2cm者应作治疗。以往都采用局部手术切除治疗,组织损伤较大,近年来随着内镜手术的开展,可使部分患者免于外科手术治疗。国内杨希山等报道6例大肠脂肪瘤,5例在结肠镜下摘除;内田等统计47例,小于3.5cm以下均在内镜下摘除,并认为既往无肠套叠史,肿瘤在3.5cm以下者行内镜下摘除为第一选择。因此本病的治疗可根据其形态、大小及生长方式来选择最佳治疗方法。
1.高频电凝圈套器摘除法
一般直径小于2.5cm伴有症状脂肪瘤,可在内镜直视下高频电凝圈套器摘除。有蒂脂肪瘤摘除方法与息肉摘除相同。无蒂脂肪瘤,可将套圈置于脂肪瘤周围,用圈套器的绝缘塑料管端部紧抵脂肪瘤的近侧缘基底部,使脂肪瘤向腔内突出,并限制其活动,随之逐渐收紧套圈,然后行电凝切除,或可先以吸引管中负压吸引小脂肪瘤,牵拉周围黏膜形成一假蒂,然后再用圈套器把脂肪瘤全部套入电凝摘除;较大脂肪瘤亦可分割电凝摘除。最近有人介绍可在肿瘤下注射等渗或高渗盐水以及1∶2000肾上腺素液,使肿瘤隆起,这样摘除肿瘤更安全,并可减少出血机会。
2.微波凝固治疗
内镜下微波组织凝固是继高频电凝固法、激光凝固法之后开展一种新的内镜治疗技术。其治疗的本质系加温治疗。目前这种技术已广泛用于临床消化道肿瘤、出血和息肉各种病变的治疗。在常规内镜检查下,发现脂肪瘤后,首先观察其大小、形态和位置,取活检后,再将微波传递电缆从内镜活检孔插入肠腔内,据瘤体形态、选择不同部位,将针状电极(2~4mm)插入瘤内组织,选择一定微波功率和时间对准1个或多个靶点多次照射,使肿瘤凝固、坏死,达到治疗目的。微波辐射引起深部组织损伤,可通过微波电极插入组织的深度来控制,故一般不留后遗症,也可引起穿孔;同时微波治疗大肠良性肿瘤不受其形态、大小的影响,有根治作用。
3.外科手术治疗
鉴于脂肪瘤诊断困难,在X线或内镜下有时不易与其他息肉样病变如腺瘤或癌瘤等区别。因此,诊断上不能与大肠癌区分或大于2.5cm伴有症状的患者,以及不宜在内镜下治疗的患者,应作局部连同受累肠段切除;同时应检查有无肠道恶性肿瘤的并存。
预后
饮食
酒精在体内主要通过肝脏分解解毒所以酒精可直接损伤肝功能引起肝胆功能失调使胆汁的分泌排出过程紊乱从而刺激脂肪瘤形成及/或使原来的瘤体增长变大增加脂肪瘤的癌变系数。
二、饮食要规律早餐要吃好
规律饮食吃好早餐对脂肪瘤患者极其重要如果不吃早餐可刺激脂肪瘤或使原来的瘤体增大增多所以早餐最好吃些含植物油的食品。
三、低胆固醇饮食
胆固醇摄入过多可加重脏器的新陈代谢清理负担并引起多余的胆固醇在皮下或内脏积聚和沉淀从而形成脂肪瘤因此脂肪瘤患者应降低胆固醇摄入量尤其是晚上应避免进食高胆固醇类食品如:肉类食品每日限制再75g以下品种应以瘦猪肉以及去皮的鸡鸭肉为佳但应避免吃肥肉鸡鸭的皮和加工的肉制品(如肉肠)等此外鱼子鱿鱼动物的内脏如肝脑肾肺肚(胃)肠均应严格限食。
家庭护理调养
轻度的脂肪瘤病人,早期可能没有任何症状,只要注意治疗,多半可以恢复正常。如果脂肪瘤持续时间较长,病人可出现食欲不振、腹胀、瘤肿大、瘤区隐痛、压痛明显,少数病人还可能出现轻度黄疸,瘤功化验转氨酶升高,胆碱脂酶升高等,可使瘤细胞进一步纤维化,重者则可能转变为瘤硬化,直接影响健康。
治疗脂肪瘤,除药物治疗外,关键是去掉或控制其病因。如果身体肥胖、热量摄入过多,则要控制饮食,做到定量、以素为主,多吃蔬菜、水果。平时宜食用高蛋白、低脂肪、低糖及富含维生素的食物,少食油腻及含热量高的甜食品,以减少总热量的摄入,促使体内多余的脂肪氧化消耗。争取每半个月减轻体重0.5-1公斤,逐步降到正常标准体重。
另外,脂肪瘤病人要坚持体育锻炼和体力活动,因为这样能够促进瘤脏代谢,有利于血液循环,有利于消耗瘤脏内过剩物质,对肥胖及脂肪瘤病人都有良好的防治作用。
术后注意事项
1、注意皮肤清洁的护理。
经常鼓励并协助病人翻身,按摩受压部位,并以温水擦洗受压部位皮肤,以促进血液循环,防止发生褥疮;注意保持床单的干燥、平整。
2、术后如无禁忌,应鼓励病人早期(术后1-2天开始)下床活动。
活动时注意防止病人跌伤;好处:促进身体各部机能的恢复。
具体体现:增加呼吸深度,有利于气管分泌物的排出,减少肺部并发症;增强血液循环,防止静脉栓塞,促进伤口早期愈合;促使肠蠕动早期恢复,减少腹胀,增加食欲;容易排尿,减少尿潴留;不能下床活动:在床上多作翻身活动;鼓励病人咳嗽;劝告病人经常活动四肢。
3、术后不适的处理:发热表现。
发热是术后最常见的症状,术后2-3天内低热常为大手术的术后吸收热,体温一般在37度-38度之间,持续时间很短,1-2日即恢复正常,并无任何伴随症状;
如果体温较高,波动较大,持续时间较长时,应警惕肺部感染、伤口感染、泌尿系统感染、肺栓塞等;近年来,应用导管输液引起静脉炎。
对体温超过38度的发热,应进行全面认真地检查,如血常规、血培养、伤口分泌物涂片或培养、尿常规胸片等,查清发热原因,对症下药;
术后高热多由感染引起,除全身、局部抗感染治疗外,可应用酒精擦浴、冰袋冷敷等物理降温;对持续性高温病人,在积极的全身抗生素局部对症治疗以外,可小剂量应用激素,提高机体适应能力,降低组织代谢率。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。

 1、炎症和刺激可能起
1、炎症和刺激可能起