肠系膜肿瘤
病因
发病机制
肠系膜肿瘤分良性和恶性,良性瘤和恶性瘤之比约为2∶1,恶性瘤以纤维肉瘤和平滑肌肉瘤为最多见,多位于小肠系膜中和围绕在小肠系膜的周围,也可位于乙状结肠和结肠系膜中。
囊肿有来自先天性发育异常,如肠源性囊肿,浆液性囊肿,皮样囊肿等;也有属于新生物瘤,如囊性淋巴管瘤;另外尚有寄生虫性囊肿,外伤性(出血性)囊肿,炎性囊肿等,肠源性囊肿覆有肠道的黏膜上皮和肠壁的其他各层组织,最多见于回肠系膜,也可发生在空肠系膜或小肠系膜根部,浆液性囊肿内覆有内皮细胞,多在横结肠和乙状结肠系膜,囊肿大小不一,自数厘米至20cm不等,多为单发性单房囊肿,囊内液体通常为黄白色或草黄色透明液体,如有出血或继发感染则可为暗红色液体或脓性液,如溃破可引起腹膜炎,皮样囊肿为半成形胶样物,还可见到毛发,囊状淋巴瘤为多数扩张的淋巴管构成,呈大小不等的乳白色囊样结构,直径自1~10cm以上,多发生于回肠系膜,有时呈弥漫性布满整个小肠系膜,可能因集合淋巴管梗阻造成,内有透明或乳糜样液。
良性肿瘤有神经纤维瘤,纤维瘤,脂肪瘤,平滑肌瘤,血管瘤等;肠系膜的实质性肿瘤多为恶性,其中淋巴肉瘤发病率最高,其他有平滑肌肉瘤,脂肪肉瘤,纤维肉瘤,间皮肉瘤等,淋巴肉瘤表现为结节融合形成大的肿块,或为散在的大小不等的结节,镜下均为弥漫型,属B淋巴细胞源性,以浆细胞为主,脂肪肉瘤外观呈脂肪瘤样黏液样及鱼肉样,镜下分四种类型:分化良好型,黏液样型,圆形细胞型及多形型,其中前两型预后良好,可根据镜下核分裂象的多少来判断肿瘤的分化程度,也与肿瘤的转移密切相关,每个高倍视野见1个核分裂象者转移率为11%,10个以上者为33%。
临床表现
1、腹块
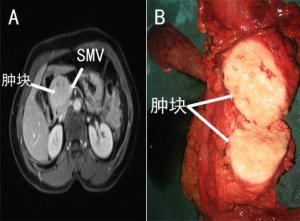 是最早也是最常见的症状,肿块可为囊性,也可为实质性,若其质较硬,表面不光滑呈结节状并有压痛,常提示为恶性肿瘤。
是最早也是最常见的症状,肿块可为囊性,也可为实质性,若其质较硬,表面不光滑呈结节状并有压痛,常提示为恶性肿瘤。
2、腹痛
多为胀痛不适。若肿瘤出血或自发性破裂可引起急性腹膜炎而致剧痛。
3、发热
多见于恶性肿瘤。许多淋巴肉瘤患者的首发症状为不明原因的发热。高度恶性的软组织肉瘤,可有不规则发热或低热。
4、便血
5、其他
另外,肿瘤还可压迫膀胱输尿管而致肾盂积水,表现为腰酸、胀痛不适或尿频,压迫下腔静脉或髂静脉致腹水等。少数原发性肠系膜恶性肿瘤以转移灶的表现为其首发症状,如转移到肺则有胸闷、胸痛;转移到脑则有头痛、头晕等。体检时应注意包块的位置、质地、结节及活动度,有报道,将包块的横向活动性作为肠系膜肿瘤的一大特点。
检查
1、X线钡餐检查
可显示肠管受压移位等表现,如有钙化可能是畸胎瘤,钡剂灌肠造影可区分肠内肠外,可显示肿瘤的大小、部位、密度以及肠管侵犯程度。有时肠系膜恶性肿瘤侵入肠壁时,可出现肠壁僵硬、黏膜皱襞增粗或中断、钡剂通过缓慢等现象;
2、B超检查
囊实性肠系膜囊肿见液性暗区,边界回声清晰,并有明显包膜回声及后方增强效应,良性肿瘤包膜清晰完整,内部呈现均匀稀少的低回声区,有时或部分为无声区,如脂肪瘤、纤维瘤和神经鞘瘤等。恶性肿瘤包膜回声区或有或无,内部回声强弱不一,分布不均,并有形态不规则的无回声区。
3、CT检查
可直接了解肿块的大小、质地、边界和毗邻关系可清楚的显示周围组织器官是否被侵犯,特别是肠管与肿块的关系对术前诊断十分有益,并可用来随访评价治疗效果及了解是否复发。
4、腹腔镜检查
诊断
临床上遇到无症状的或伴腹部出现横向活动性包块伴有局部隐痛或胀痛或肠梗阻影像学检查显示为与肠管关系密切的外在性肿物应考虑有肠系膜肿瘤的可能。可以选择小肠造影、B超及穿刺细胞学等检查来确定诊断。腹腔镜有助于本病诊断,必要时剖腹探查并取活检以明确诊断,以免贻误治疗时机,影响预后。
鉴别诊断
有疫水接触史,常有肝脾肿大。粪便检查可发现血吸虫卵,孵化毛蚴阳性,直肠镜检查在急性期可见黏膜黄褐色颗粒,活检黏膜压片或组织学病理检查可发现血吸虫卵。
结肠克罗恩病有腹痛、发热。内镜和X线检查可发现铺路石样改变的黏膜,较深的溃疡,病灶呈“跳跃”样分布有助于鉴别。内镜下黏膜活检如发现非干酪性肉芽肿则有诊断价值。
治疗
肠系膜肿瘤的治疗以手术切除为主,是否辅加放疗和化疗,视肿瘤的病理类型、恶性程度以及患者的年龄和全身状况而定。
肠系膜囊肿常具有完整的包膜,界限清楚孤立的囊肿一般可作囊肿摘除术,如囊肿与肠管关系密切或与系膜血管紧密粘连可连同部分小肠一并切除。如囊肿切除有困难,可作囊肿袋形外翻术或囊肿小肠Roux-Y吻合术。
淋巴管瘤往往含有大小不等的多个小囊,个别呈蔓状生长,为求根治,宜连同部分小肠及系膜一起切除。
鉴于肠系膜肿瘤的多源性,术后应根据其病理和生物学特性辅以适当的放疗、化疗、激素治疗及支持治疗等。中药治疗可采用疏肝理气、活血消积、软坚散结等法,但疗效较差,一般只用于恶性肿瘤的辅助治疗。
预后
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。