小儿急性胰腺炎
临床诊断
1.临床症状多发生在4岁以上小儿,主要表现为上腹疼痛、恶心、呕吐及腹压痛。
2.淀粉酶测定常为主要诊断依据,若用苏氏(Somogyi)比色法测定,正常儿均在64单位以下,而急性胰腺炎患儿则高达500可增高。血清淀粉酶值在发病3小时后即可增高,并逐渐上升,24~28小时达高峰以后又渐下降。尿淀粉酶也同样变化,但发病后升高较慢,病变缓解后下降的时间比血清淀粉酶迟缓,且受肾功能及尿浓度的影响,故不如血清淀粉酶准确。其他有关急腹症如肠穿孔、肠梗阻、肠坏死时,淀粉酶也可升高,很少超过300~500单位。
3.血清脂肪酶测定在发病24小时后始升高,持续高值时间较长,可作为晚期病人的诊断方法。正常值为0.5~1U(comfort)。
4.腹腔穿刺严重病例有腹膜炎者,难与其他原因所致腹膜炎相鉴别,如胰腺遭到严重破坏,则血清淀粉酶反而不增高,更造成诊断上的困难。此时如腹腔渗液多,可行腹腔穿刺。根据腹腔渗液的性质(血性、混有脂肪坏死)及淀粉酶测定有助于诊断。
病因学
小儿急性胰腺炎致病因素较复杂,有时可突然发病,难以确定其病因。
1.继发于身体其他部位的细菌或病毒感染:如急性流行性腮腺炎、肺炎、菌痢、扁桃腺炎等。
2.上消化道疾患或胆胰交界部位畸形,胆汁返流入胰腺,引起胰腺炎。
3.药物诱发:应用大量肾上腺激素、免疫抑制药、吗啡以及在治疗急性淋巴细胞白血病时应用左旋门冬酰胺等均可引起急性胰腺炎。
4.可并发于系统性红斑狼疮、过敏性紫瘢、甲状旁腺功能亢进症。
然仍有半数病例无肯定的致病因素。
病理改变
1.水肿型胰腺炎约占80%~90%,胰腺全部或局部水肿、充血,体积增大,胰液的排出受阻,因而使血液及尿中淀粉酶增高。
2.出血坏死型胰腺炎约占10%~20%,病变急剧,因缺血、出血或坏死,胰腺呈深红色或紫黑色,大量渗出液包含胰液流入腹腔而引起弥漫性腹膜炎,可发生休克,甚至死亡。此时富有消化力的胰液渗出,作用于脂肪丰富的大网膜、肠系膜等,造成广泛脂肪坏死灶,将脂肪分解为甘油和脂肪酸。后者又吸取血中钙质形成钙化灶。血钙可显著降低而出现手足搐搦现象。
发病机制
本病主要由胰腺组织受胰蛋白酶的自身消化作用。在正常情况下,胰液内的胰蛋白酶原无活性,待其流入十二指肠,受到胆汁和肠液中的肠激酶(enterodinase)的激活作用后乃变为有活性的胰蛋白酶,方具有消化蛋白质的作用。胰腺炎时因某些因素(下述)激活了胰蛋白酶,后者又激活了其它酶反应,如弹性硬蛋白酶(elastase)及磷脂酶A(phospholipaseA),对胰腺发生自身消化作用,促进了其坏死溶解。已查出在胰腺腺泡的酶原颗粒中含有高浓度的弹性硬蛋白酶,在胰腺分泌液中含有无活性的该酶前体,后者可被胰蛋白酶激活而能溶解弹性组织,从而破坏血管壁及胰腺导管。另外,胰蛋白酶对由脂蛋白构成的细胞膜及线粒体膜并无作用,而胰液中的磷脂酶A被脱氧胆酸激活后,作用于细胞膜和线粒体膜的甘油磷脂,使之分解变为脱脂酸卵磷脂,亦称溶血卵磷脂(lysolecithin),后者对细胞膜有强烈的溶解作用,可溶解、破坏胰腺细胞膜和线粒体膜的脂蛋白结构,致细胞坏死。脂肪坏死也同样先由胰液中的脱脂酸卵磷脂溶解、破坏了脂肪细胞膜后,胰脂酶才能发挥作用。
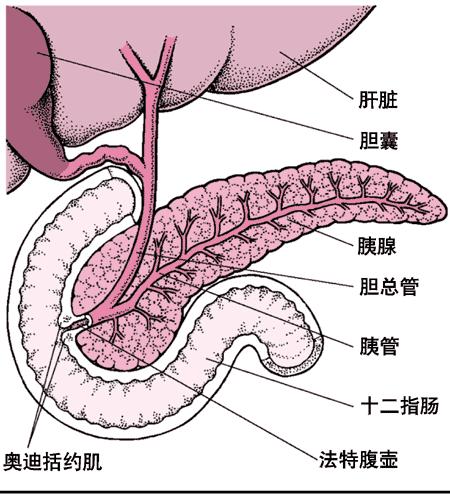
1.十二指肠壶腹部的阻塞引起胆汁返流(biliaryreflux)总胆管和胰管共同开口于十二指肠壶腹部,返流的胆汁可进入胰管(共道说),将无活性的胰蛋白酶原激活成胰蛋白酶,再诱发前述一系列酶反应引起胰腺的出血、坏死。引起十二指肠壶腹部阻塞的原因有胆石、蛔虫、暴饮暴食引起的壶腹括约肌痉挛及十二指肠乳头水肿等。后二种原因也可使十二指肠液进入胰内。
2.胰液分泌亢进使胰管内压升高暴饮暴食,酒精的刺激使胃酸及十二指肠促胰液素secretin分泌增多,进而促进胰液分泌增多,造成胰管内压增高。重者可导致胰腺小导管及腺泡破裂,放出内生性活素,激活胰蛋白酶原等,从而引起胰腺组织的出血坏死。
在急性胰腺炎的实际发病上很可能是上述两种因素的综合作用,即胰液分泌亢进和不全阻塞并存。近年又注意到受细菌感染的胆汁可破坏胰管表面被覆的粘液屏障,强调了胆道感染在本病发生上的重要性。
临床表现
主要症状为上腹部疼痛,多呈持续性,并常伴恶心、呕吐。呕吐物为食物与胃、十二指肠分泌液。严重病例除急性重病容外,可有脱水及早期出现休克症状,并因肠麻痹而致腹胀。由于胰腺头部水肿压迫胆总管末端可出现黄疸,但在小儿则罕见。
轻度水肿型病例有上腹压疼(心窝部或略偏左侧),可能为腹部唯一体征。严重病例除腹胀外,腹部有压痛及肌紧张而以心窝部为最明显。个别病儿的脐部或腰部皮肤呈青紫色,系皮下脂肪被外溢胰液分解,毛细血管出血所致。
辅助检查
1.淀粉酶测定为主要诊断依据,用苏氏比色法(Somogyi)测定,正常儿均在64U以下,而急性胰腺炎则高达500U以上。血清淀粉酶值在发病3h后即可增高,并逐渐上升,24~48h达高峰以后又渐下降。尿淀粉酶也有同样变化。正常小于64U,但病后升高较慢,缓慢后下降的时间比血清淀粉酶迟缓,且受肾功能及尿浓度的影响,故不如血清淀酶准确。其他有关急腹症如肠穿孔、肠梗阻、肠坏死时,淀粉酶也可升高,很少超过300~500U。
2.血清脂肪酶测定于发病24h后始升高,持续高值时较长,可为晚期病人的诊断方法。正常值为0.5~1U(Comfort)。
3.腹腔穿刺严重病例有腹膜炎者,难与其他原因所致腹膜炎相鉴别时,如胰腺遭到严重破坏、血清淀粉酶反而不增高,此时腹腔液多可行腹腔空刺,根据腹腔渗液的性质(血性、混有脂肪坏死)及淀粉酶增高,有助于诊断。
4.B超检查对水肿型胰腺炎及后期并发胰腺囊肿者确诊有价值,前者显示胰腺明显增大,后者显示囊性肿物与胰腺相连。
急性胰腺性一般经过非手术疗法约3~7d后,症状消失,逐渐痊愈。出血坏死性胰腺炎则病情重、病程长、可因并发休克而死亡,亦可形成局限性脓肿,并可后遗假性胰腺囊肿。
治疗措施
1.非手术治疗为主要治疗措施。轻者用镇静、止痛(忌用吗啡)及解痉剂如阿托品、654-2、普鲁本辛、唛啶、冬眠灵等。也可用针刺疗法止痛,中医中药清利湿热,理气止痛。对病情严重,有用胀、静脉输液(维持水和电解质平衡)、输血,持续用静脉营养维持热量的供给,并用大量维生素B、C及抗生素,由于致病菌不易确定,需选用胰液中排泄浓度较高的药物如氯霉素等广谱抗生素。血钙偏低者应输入10%葡萄糖酸钙,在出血性胰腺炎时尤应注意。患儿如有血糖升高,注射葡萄糖时需加入适量的胰岛素及氯化钾。一般可在3~4天内逐渐恢复胃肠蠕动。患儿腹部已不胀并能自肛门排气及有食欲时,则可开始少量进食,以碳水化合物为主,佐以蛋白质,应较长时间限制脂肪。
近年来广泛使用抗酶治疗,一般在早期缓慢静脉滴注抑肽酶(trasylol),每日1~5万单位,连用7~9日,可减轻休克,防止恶化。在尿淀粉酶恢复正常后,宜再给药2~3日,但要慎防过敏反应。
2.手术治疗只有在以下情况时考虑手术:①非手术治疗无效,高烧持续不退,精神不好、腹胀、腹肌紧张、压痛不减轻者,须手术探查,同是腹腔引流。②诊断不明确,不能除外其他外科急腹症者,应尽早手术。③并发局限脓肿及巨大胰腺假性囊肿者,须行切开引流或与消化道内引流术。
疾病预防
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。