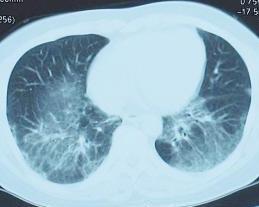
急性间质性肺炎
疾病描述
肺间质主要包括结缔组织、血管和淋巴管。由于结缔组织的密度稀疏,所以在其间存在有一定的间隙或腔隙。这种间隙从其解剖学分布看可被分为:①脉管周围的间质间隙:主要为围绕于血管、神经、淋巴管以及支气管周围的结缔组织,它与血管等组织共同形成了X 线中的肺纹理;②肺实质周围的间质间隙-又称间质腔:是指肺泡壁内的存在于肺泡上皮细胞基底膜和毛细血管内皮细胞基底膜之间的结缔组织腔隙。而后者也正是人们通常所说的间质性肺病的发生部位。在正常情况下,间质由少量的间质巨噬细胞、成纤维细胞、肌纤维细胞,以及肺基质、胶原、大分子物质、非胶原蛋白等组成。当肺间质发生病变时,上述成分的数量和性质都会发生改变——炎症细胞的激活和参与、组织结构的破坏、成纤维细胞的增殖、胶原纤维的沉积和修复等共同构成了间质性肺病的组织病理学特性。需要指出的是:炎症的浸润和纤维的修复绝不仅限于间质,在肺泡、肺泡管、呼吸性和终末性细支气管气道内也可见到。
流行病学
1944 年,Hamman 和Rich 报道了一小组以暴发起病、快速进展为呼吸功能衰竭并迅速死亡为特征的肺部疾病。虽然这类患者的胸片提示有广泛的肺部弥漫性浸润影,但病理检查中并无类似于细菌性肺炎的肺泡腔中大量炎性细胞的浸润;而是特异性地表现为肺间质中结缔组织的弥漫增生。故而,他们将这种新的疾病命名为“ 急性弥漫性间质纤维化(acute diffuse interstitialfibrosis)”,即人们所知的Hamman-Rich综合征。由于从临床角度看,该综合征可以等同于不明病因的急性呼吸窘迫综合征(ARDS),而组织学上它又属于弥漫性肺泡损伤(diffuse alveolar damage,DAD);所以,在一段时间内,人们对它应该归属何类疾病一直有争议。其中一种比较流行的看法是将其归入特发性肺纤维化(IPF)的范畴。但是,正如大家所知,IPF 几乎已成为慢性肺纤维化的代名词,故此种分类不仅在组织学上不准确,而且会使这种具有潜在逆转可能的急性肺损伤与那些不可逆的慢性进行性肺纤维化病变在临床和病理特征上发生混淆。1986年,Katzenstein 报道了8 例与Hamman-Rich 综合征相似的病例:均有急性呼吸衰竭,并在症状出现的1~2 周内使用机械通气;7 例在半年内死亡,1 例康复。组织学上主要为肺泡间隔增厚水肿,炎症细胞浸润,活跃的成纤维细胞增生但不伴成熟的胶原沉积,广泛的肺泡损伤和透明膜形成。所以,他正式提出以急性间质性肺炎(acute interstitial pneumonia , AIP) 取代已使用多年的Hamman-Rich 综合征等相关名词,并纳入特发性间质性肺炎(ⅡP)范畴,以此与ⅡF 中的寻常型间质性肺炎(UIP)、脱屑型间质性肺炎(DIP)和非特异性间质性肺炎(NSIP)等慢性疾病加以区别。Olson 和Primack 等的随后研究也支持了这一观点。这一命名目前已基本得到承认。
疾病病因
虽然目前已将之归入特发性间质性肺炎(ⅡP)范畴,但由于其临床表现及病理表现与ARDS 几乎一致,而其发病时又无明确病因,所以有人认为它的起发病与病毒急性感染密切相关,只是限于目前的检测技术尚无法测定病毒而已。病毒与ⅡP 的关系一直是该病病因学研究的热点之一,其中研究最多的是腺病毒和EB 病毒。
病理生理
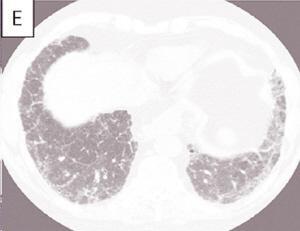
现在初步认为病毒在ⅡP 发生、发展中所起的作用可能有如下3 种情况:①由病毒感染的人体细胞所表达的病毒蛋白可以促进慢性炎症和修复过程,如EB 病毒的隐性膜蛋白可以提高B-淋巴细胞的Ⅱ类抗原的表达;②病毒的感染可以激活肺泡上皮细胞的Ⅰ型胶原基因;③病毒基因是一种活化因子,它可以与DNA 结合或接触,以调节RNA 蛋白转录和修改细胞的生物特性。然而遗憾的是,这些研究结果均来自ⅡP 的慢性类型;也许是由于病例数偏少的缘由,至今尚未有AIP 与病毒关系的研究报告。有研究报道,部分患者肺周边淋巴细胞、淋巴滤泡及浆细胞中有自身抗体,肺泡壁上有免疫复合物沉积。而诸如血沉,部分病人丙种球蛋白增高,抗核抗体滴度上升,类风湿因子、冷免疫球蛋白、狼疮细胞阳性,补体水平降低都表明该病可能与炎症免疫过程有关。也有报道称本病可能具有遗传因素。AIP 的急性肺损伤更倾向于一种大范围的肺实质性变化-急性呼吸功能衰竭的表现;它与其他ⅡP 类型中所见的急性损伤-反复发生的多灶性损伤迥然不同。这种不同造成了两者在组织病理和临床表现上各具特色;并就此推测两者的发病机制亦有差别。虽然目前的研究已深入到蛋白甚至基因水平,人们已知诸如促炎症因子、抗炎症因子、金属蛋白酶及抑制因子和凋亡等在ⅡP 中的相应作用,但AIP 的确切发病机制目前尚不清。病理显示,肺大体标本呈暗红色,重量增加,外观饱满,质实变硬,触压不萎陷。肺切面为暗红色斑点与灰白色相间,并有交错分布的灰白纤维组织条索和小灶性瘢痕组织。
光镜检查:早(渗出)期病变(肺损伤后约1 周内)时,肺泡间隔因血管扩张、基质水肿和炎性细胞浸润而弥漫增厚,其中以淋巴细胞浸润为主,亦有浆细胞、单核(或巨噬)、中性和嗜酸粒细胞及少许成纤维细胞;肺泡上皮增生和化生形成柱状,加宽了肺泡间隔;肺泡腔内侧正常或有少许蛋白性物质及细胞渗出。此时的肺泡间隔相对较薄、肺泡结构尚正常,对治疗反应良好。随着病情的进展,血管内皮及肺泡上皮细胞受损、坏死和脱落;肺泡腔内形成均匀粉染的嗜酸性物质——透明膜。约2 周时,DAD 进入晚(增殖或机化)期,肺泡间隔出现广泛增生的成纤维细胞和肌纤维细胞,而胶原沉积却较少,这使得肺泡间隔明显增宽;毛细血管被纤维组织替代而数量减少;肺小动脉内膜增生、管壁增厚,有时在中小肺动脉内可见机化的栓子;肺泡因纤维化和闭锁而减少,残存的肺泡形状不规则、大小不一,或呈裂隙状或异常扩张。由于Ⅰ型肺泡上皮细胞的坏死,Ⅱ型上皮细胞增生、呈柱状或鞋钉样排列,衬于肺泡表面;这与UIP 中有相当数量的细支气管上皮细胞参与分布于肺泡表面的情况有所不同。另外,呼吸性细支气管上皮可出现鳞状化生。数周后,蜂窝肺即可出现。
临床特点
急性间质性肺炎罕见,为肺的急性损伤性病变。起病急剧(数日至数周内),表现为发热、咳嗽和气急,继之出现呼吸衰竭,酷似原因不明的特发性ARDS。平均发病年龄49岁,无明显性别差异。常规实验室检查无特异性。AIP病死率极高(>60%),多数在1~2个月内死亡。
症状体征
AIP 起病突然、进展迅速、迅速出现呼吸功能衰竭、多需要机械通气维持、平均存活时间很短,大部分在1~2 个月内死亡。AIP 的发病无性别差异,文献中的发病年龄范围是7~83 岁,平均49 岁。大多数病人既往体健、发病突然;绝大部分患者在起病初期有类似上呼吸道病毒感染的症状,可持续1 天至几周,虽经广泛研究并无病毒感染的证据。半数以上的病人突然发热、干咳,继发感染时可有脓痰;有胸闷、乏力、伴进行性加重的呼吸困难,可有发绀、喘鸣、胸部紧迫或束带感;很快出现杵状指(趾)。双肺底可闻及散在的爆裂音。部分患者可发生自发性气胸。抗生素治疗无效,多于2 周至半年内死于急性呼吸衰竭和右心功能衰竭。如早期足量应用糖皮质激素,病情可缓解甚至痊愈。
诊断检查
诊断
本病并没有特异性的临床诊断指标,所以最重要的是想到该病存在的可能。之后应在AIP 和ARDS 之间作出鉴别,后者往往都有比较明确的诱因,而前者则多难发现。若要明确诊断,就得依赖临床诊断和肺组织活检、尤其是开胸肺活检。绝大部分的特发性间质性肺炎患者为慢性类型,表现为进行性加重的肺部受损,其平均存活期为4 年。但有些病人也会在慢性病程的任何阶段出现病情的急性加重,而这又往往被误诊为肺部感染。其中的原因尚不清楚。Kondoh 曾报道了3 例急性加重的ⅡP 病例,持续时间为3~20 天,于慢性病程发生6~24 个月后出现。病情可以定义为:
①突然恶化的呼吸困难达数周;
③持续恶化的低氧血症(PaO2/FiO2<225);
④无感染的依据。病人起病时可表现为流感样症状或咳嗽伴发热;3 人均有血白细胞的上升和C-反应蛋白的升高;虽经多种检测均无感染存在的证据;BALF 示中性粒细胞和白蛋白含量的升高;加重后2 周所做的开胸肺活检示无透明膜形成的DAD 伴IPF 的表现(遗憾的是此前无病理学的记录)。经激素的治疗,3 人均病情转而稳定。Akira 也报道了17 例类似的病例,其中9 例有系统的HRCT 和病理资料。他将HRCT 的表现分为外周型、多发灶型和弥漫型肺实质浸润3 种情况,并发现:
①全部的外周型病人(6 人)和一半的多发灶型病人(3/6)对糖皮质激素治疗有反应;
②弥漫型病人全部(5/5)死亡,50%多发灶型病例死亡,而外周型患者则全部存活;
③在病理中,多发灶型和弥漫型肺实质浸润的病理符合急性DAD,而外周型则为活跃的成纤维细胞灶。在一部分系统性疾病,特别是结缔组织病和血管炎中,也可出现与AIP 的临床和病理表现相同的病例。通过对文献的复习以及从自身的临床经验来看,笔者认为,尚不应将这2 种类似于AIP 的疾病划入AIP 范畴。因为,它们的确切病因尚不清;AIP 只见于既往无肺部疾患的病人,而后两者均已有肺部损伤;这两大类疾病在对治疗的反应和预后上的确存在差异。
实验室检查
实验室检查不具有特异性;外周血白细胞可增高,少数有嗜酸细胞轻度增高。红细胞和血红蛋白因缺氧而继发增高。血沉多加快,可达60mm/h。血清蛋白电泳示α2 或γ球蛋白增高,IgG 和IgM 常增高,IgA 较少增高;血气分析为I 型呼吸衰竭,偶见Ⅱ型。
光镜检查
早(渗出)期病变(肺损伤后约1周内)时,肺泡间隔因血管扩张、基质水肿和炎性细胞浸润而弥漫增厚,其中以淋巴细胞浸润为主,亦有浆细胞、单核(或巨噬)、中性和嗜酸粒细胞及少许成纤维细胞;肺泡上皮增生和化生形成柱状,加宽了肺泡间隔;肺泡腔内侧正常或有少许蛋白性物质及细胞渗出。此时的肺泡间隔相对较薄、肺泡结构尚正常,对治疗反应良好。随着病情的进展,血管内皮及肺泡上皮细胞受损、坏死和脱落;肺泡腔内形成均匀粉染的嗜酸性物质——透明膜。约2周时,DAD进入晚(增殖或机化)期,肺泡间隔出现广泛增生的成纤维细胞和肌纤维细胞,而胶原沉积却较少,这使得肺泡间隔明显增宽;毛细血管被纤维组织替代而数量减少;肺小动脉内膜增生、管壁增厚,有时在中小肺动脉内可见机化的栓子;肺泡因纤维化和闭锁而减少,残存的肺泡形状不规则、大小不一,或呈裂隙状或异常扩张。由于Ⅰ型肺泡上皮细胞的坏死,Ⅱ型上皮细胞增生、呈柱状或鞋钉样排列,衬于肺泡表面;这与UIP中有相当数量的细支气管上皮细胞参与分布于肺泡表面的情况有所不同。另外,呼吸性细支气管上皮可出现鳞状化生。数周后,蜂窝肺即可出现。
电镜检查
Ⅰ型肺泡上皮细胞丧失,局部乃至大面积的肺泡上皮细胞基底膜剥脱,Ⅱ型肺泡上皮细胞及毛细血管内皮细胞的胞浆水肿和坏死脱落。细胞碎片与纤维蛋白、红细胞及表面活性类物质的混合物沿肺泡表面分布,这尤其见于镜下的透明膜形成区。散在的炎性细胞,尤其是巨噬、淋巴和浆细胞存在于肺泡腔中;而间质中水肿的基质及不同数量的胶原和弹性纤维周围分布着大量成纤维细胞、少量炎症细胞及散在的原始实质细胞。进一步的研究发现,间质中大量成纤维细胞及少量胶原的存在并不是造成间质增厚的惟一原因。由于肺泡上皮细胞基底层的剥脱,使得大部分肺泡均有不同程度的塌陷。此种塌陷的另一特征是塌陷的肺泡部分中,有许多邻近的上皮细胞基底层相互重叠和对折。这种由二层基底层组成的结构以匍行的方式插入肺泡壁,在间隔内部形成深的裂隙。当Ⅱ型肺泡上皮细胞沿剥脱的基底层重新上皮化时,细胞并不深入裂隙之间,而是沿裂隙的两个外侧面覆盖。而若肺泡全部塌陷时,相互分离的肺泡间隔此时也会发生对折。Ⅱ型肺泡上皮细胞重新生长时,它并不是全部直接生长在脱落的基底层表面,有部分的上皮细胞与基底层之间存在有一层残留的炎症初期时的肺泡腔内渗出物。这两种现象的结果是,当Ⅱ型肺泡上皮细胞增殖重新覆盖脱落的上皮基底层时,细胞所覆盖的是塌陷部分,而不是沿完整的基底层重新呈线样排布和重新扩张肺泡;由于一层部分重叠的肺泡壁结合进了单一增厚的肺泡间隔,再加上部分区域肺泡腔内渗出物的“渗入间隔”,这就与其他因素一起造成了镜下所见的间质纤维化。
其他辅助检查
AIP 的影像学表现与ARDS 差别不大,或者说它并不具备特异性。在早期,部分患者的胸部平片可以正常;多数则为双肺中下野散在或广泛的点片状、斑片状阴影,此时与支气管肺炎不易鉴别。随着病情的进行性加重,双肺出现不对称的弥漫性网状、条索状及斑点状浸润性阴影,并逐渐扩展至中上肺野,尤以外带明显;但肺尖部病变少见,肺门淋巴结不大;偶见气胸、胸腔积液及胸膜增厚。胸部CT 多为双肺纹理增粗、结构紊乱、小片状阴影并可见支气管扩张征;也有双侧边缘模糊的毛玻璃样改变,或为双侧广泛分布的线状、网状、小结节状甚或实变阴影,偶见细小蜂窝样影像。Ichikado 等总结了14 例AIP(3 例开胸肺活检,11 例尸检)的病理结果与HRCT 的关系。他首先将肺部的病理表现分为急性渗出、亚急性增殖和慢性纤维化3 期,其分别代表如下表现的存在:透明膜、肺泡内的水肿、渗出或出血;Ⅱ型肺泡上皮细胞增生、成纤维细胞在间质及肺泡腔中增殖;大量成纤维细胞和胶原结缔组织增殖和肺内蜂窝样改变。随后通过HRCT 技术,比较病理分期与影像学所见之间的相互关系,他发现:①在渗出期,会有部分残存的正常肺组织影像接近阴影区[指毛玻璃样变和(或)实变区]或存在于阴影区之中;不论是何种阴影表现,均不伴有支气管扩张影像的出现。②在增殖期,毛玻璃样变和实变区内支气管扩张影像的出现几率近乎相同。③在纤维化期,近乎全部肺阴影区均伴有支气管扩张影像的出现,并发现有1 例病人有小蜂窝样改变。从这一结果的分析中我们可以看出,HRCT 对AIP 的诊断不具有特异性,影像学的表现也无法做到像病理表现那样划界分明;倒是支气管牵拉性扩张影像的出现预示着渗出期将尽而某种程度的机化业已出现。但无论怎样,对疑为AIP 的患者及时进行HRCT 检查,至少对于指导开胸肺活检的取样部位、尽早取得相应的正确诊断和采取适时的治疗措施仍是有益的。Akira 对AIP 和ⅡP 急性加重期的CT 改变作了比较。他发现:AIP 病人从不出现胸膜下玻璃样变的影像学表现,只有在7 天后才会逐渐出现支气管的牵拉性扩张和蜂窝肺;而在ⅡP 的急性加重期,却可以见到双侧的弥散或多发灶性玻璃样变和胸膜下的蜂窝样变同时存在。
鉴别诊断
能够产生DAD 表现的疾病很多,诸如各种类型的感染、药物性DAD、吸入有毒气体、急性放射性肺炎、结缔组织病和血管炎等。所以,除了临床鉴别之外,病理的鉴别诊断也是必须的。
1.间质性肺炎 包括UIP、DIP 和NSIP。它们的共同特点是起病多隐匿、病程较长。病人多表现为进行性的胸闷、气短。胸部CT 可见蜂窝影或网状影,胸膜下弓形线状影及支气管扩张;田山雅行曾报道,这些患者全部有影像学上多少不等的蜂窝影。其组织学的共同特点是纤维化区域内多为成熟的胶原纤维束,而活化的成纤维细胞很少出现,甚至没有。这与AIP 的表现正好相反。对于具体的某种类型的病理表现分述如下。
(1)UIP:其最大的特点是:当转换低倍镜视野时,正常肺组织、间质纤维化、炎症细胞浸润和蜂窝样改变尽显镜下。大部分纤维组织由大量嗜酸性胶原及少许相应的炎症或基质细胞组成。胶原的沉积增厚了肺泡壁并形成片状痕迹或伴蜂窝样改变。在蜂窝状扩大的气腔中,支气管上皮细胞或增生的Ⅱ型肺泡上皮细胞覆盖于气腔表面;气腔中多含有浓缩的黏液组织、中性粒细胞及其他炎症细胞。肺泡之间有由胶原和不同数量的慢性炎症细胞所致的增厚的肺泡壁分隔。虽然大部分的纤维化区域是由无细胞成分的胶原组织构成的——它揭示出纤维化的“陈旧性”;但也有些区域会出现活化的成纤维细胞的聚集,它体现出纤维化尚处于活动期;此种“新旧”纤维化同时出现于标本中的表现是诊断UIP 的关键。整个标本中,炎症反应通常只呈中等程度,主要以淋巴细胞为主,其次是巨噬细胞及中性粒细胞。这些炎症细胞主要出现在胶原沉积区域或蜂窝样变化的区域,这与人们所推测的不明原因的慢性炎症引起慢性纤维修复是ⅡP、尤其是UIP 发病机制的假设相吻合。对偶尔出现的急性加重的UIP 病例,除病理表现外,临床表现也是有力的鉴别手段。
(2)DIP:最大的特点是大量巨噬细胞聚集于肺泡腔,宛如肺泡上皮细胞大量脱落,故而得名。实际上,这些细胞多为单个核细胞,也有少量分散的多核巨细胞存在。肺泡壁上的肺泡上皮细胞呈增生形态。肺泡间隔因胶原的沉积和少量炎性细胞的浸润而呈轻、中度增宽。在低倍镜下,DIP 的表现很是单一,不仅不存在成纤维细胞聚集区,蜂窝样改变也很少出现;这与UIP 的组织学特点形成了鲜明的对照。
(3)NSIP:肺泡壁中的炎症和纤维化的程度变化较大,缺乏诊断UIP、DIP 和AIP 的特异性指征,自然也就无法纳入上述的任何一种类型。近一半的NSIP 标本以间质炎症为主,纤维化的程度较轻甚至缺如。浸润于肺泡间质中的慢性炎症细胞包括:淋巴细胞和大量浆细胞;这些细胞的浸润密度在所有类型的ⅡP 中被认为是最高的。所以,这种表现在组织学上极易识别,也被认为是NSIP 的特异表现。另外40%的NSIP 病例,其炎症细胞的浸润和纤维化的程度基本相近;但有时,这种表现也不易与UIP 区分。而鉴别的要点是标本的总体变化相当一致,没有明显的蜂窝样变,成纤维细胞聚集区也很少见。另外所剩的10%以间质胶原沉积为主,它可局限或弥散存在;但是沉积区中很少见到活跃的成纤维细胞,而多为成熟的胶原束;所以与AIP 也很易鉴别。
2.ARDS 其组织学特征为肺间质水肿和DAD。而AIP 的病理表现就是DAD 的增殖或机化期的表现,所以两者在临床表现和组织上均难以鉴别。但ARDS 多有原发病及明确的病因,如感染、外伤等,故ARDS 的诊断不应依赖肺活检,结合临床对典型病例不难诊断。有部分学者仍推测AIP 缘于某些病毒的感染且属于ARDS 范畴,遗憾的是至今也无任何证据。所以Ash 认为,对两者的鉴别有时需做大量工作来寻找ARDS 的病因。从这里我们可看出为何有些书籍将AIP 称为特发性ARDS,以及临床上会将AIP 误认为是ARDS。目前看来,二者是有区别的。病因是一方面,另一方面是在运用糖皮质激素后,AIP 的预后可望改善,而ARDS对糖皮质激素的治疗反应常属无效。
3.闭塞性细支气管炎伴机化性肺炎(BOOP) 发病较急,但进展缓慢。X 线胸片上双肺多发性斑片影在病程中常有明显的游走。胸部CT 可见层状或结节状分布的密度增高区,不见血管影像,其边缘区域有“气状征”。病
理特点是阻塞性细支气管炎,有肉芽组织堵塞于扩大的小气道内,有时延伸至肺泡管;肺泡壁及间隔有以单核细胞为主的浸润;这些改变多局限于次小叶范围。影像及病理学的病变区和正常区界限分明,通常不会与AIP 混淆。由于DAD 具有机化期,所以在极少见的情况下会出现BOOP 和NSIP 的病理表现与AIP 无法区分的情况。此时,病史及临床表现就成为鉴别诊断的要点。
治疗方案
由于对病因和发病机制尚知之甚少,所以对本病并无特异性的治疗手段。综合有限的文献资料,可以认为,AIP 是一种具有潜在逆转可能的急性肺损伤性疾病,如在病变早期及时治疗可完全康复而不遗留肺部阴影或仅
有少许条索状阴影。本病对肾上腺皮质激素反应尚好,而且应该早期、大量和长期地运用。用法:泼尼松40~80mg/d,持续3 个月,病情稳定后方逐渐减量,维持时间当视病情发展而定,但疗程不宜短于1 年。如果减量过程中病情复发加重,应当重新加大剂量以控制病情。如果病情凶险,可使用冲击疗法:静脉注射甲泼尼龙500~1000mg/d,持续3~5 天;病情稳定后再改为口服。此外,还有联合运用免疫抑制剂如甲泼尼龙250mg/d+环磷酰胺1500mg/d+长春新碱2mg 而取得满意疗效的报道。既然将AIP 划归ⅡP 范畴,那么间质成纤维细胞的增殖活化作用应视为极为重要的发病机制。从病理学的电镜所见,部分区域肺泡腔内渗出物的“渗入间隔”也必然会伴有纤维化的发生。所以,糖皮质激素的运用应该对抑制纤维化的发生起重要作
用。当然,单纯的药物治疗是远远不够的,急速恶化的呼吸功能衰竭往往是主要的致命因素,所以,机械通气通常是必须的。如果肺泡的塌陷可以明显促进纤维化的发生、发展并且加重肺泡间隔的增厚,那么在机械通气时加用一定水平的PEEP 就显得尤为重要;甚至有人认为人工合成的表面活性物质也具有一定的运用价值。这充分表明了AIP 与ARDS 的相似性。运用大剂量糖皮质激素治疗ARDS 一直未能取得令人满意的疗效。从病理学角度看,ARDS 可分为渗出期和纤维增殖期两大阶段;但在临床中尚无法区分。我们以ARDS 的最常见病因败血病为例,纤维增殖期的ARDS 病人也会有发热、白细胞增高、气道脓性分泌物以及胸片上新近出现浸润灶或原有浸润灶的进一步加重。这就使得在临床上对何时运用糖皮质激素无法明确掌握。从现有资料
看,绝大部分的无效报道都集中在病变的早期(<48h)运用糖皮质激素时。Keal 等人将31 例至少已使用呼吸机7 天的ARDS 病人分成2 组,再行大剂量糖皮质激素治疗研究。他发现,治疗组的病死率是38%(5/13),而对照组为67%(12/18);更为有意义的是,有5 例病人在糖皮质激素运用后的48h,其PaO2/FiO2 值较用前的48h明显改善(P<0.05),另有3 例则在用药后5~6 天内也出现了PaO2/FiO2比值的改善。他对此的解释是:在ARDS 的早期,死亡率主要取决于原发疾病的类型及其严重程度;而在之后则直接或间接地决定于肺纤维增殖过程的影响,进一步加重气血交换的障碍。也就是说,大剂量糖皮质激素的作用在纤维增殖期更为重要也更为合理。很显然,这种看法的提出说明了AIP 和ARDS 这两种疾病在发病机制上还是存在差异的。
保健
1、以科学的态度,积极平和的心态面对疾病。积极参加疾病治疗的全过程才是明智的选择。
2、规律运动,保持体型:通过规律训练你能学会使用更有效的方法去完成工作,保持良好的营养和适当的体重:良好的营养对保持理想体重很有帮助
3、避免感染:感染后会加重症状和您的病情。
4、戒烟;停止刺激是阻止肺进一步损害的好方法,如果您仍吸烟,最重要的就是戒烟。戒烟困难者应该向医生寻求帮助。被动吸烟与您自己吸烟一样有害,劝告家人和朋友戒烟,至少不要在您周围吸烟。
5、正确择药:正确的选择药物,能有效缓解肺脏脉络瘀阻等症,从而在根本上解除神经压迫,消除相应症状。
6、学习和练习放松:悲观的情绪可能会使患者脱离家人和朋友。学会放松有助于控制因气短而产生的恐惧;身体和精神放松可以避免因肌肉紧张而消耗过多的氧气。
7、定期随诊:可以使医生了解治疗效果,及时发现病情变化和药物的不良反应,调整治疗方案。您最好准备一个病情记录本,把身体的不适和服药情况记录下来。
预后预防
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。