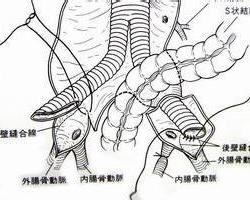
腹主动脉腔静脉瘘
病因
(一)发病原因
ACF依病因可分为自发性(占80%),创伤性(占15%),医源性(占5%)3类,其中自发性ACF中90%以上由动脉硬化性腹主动脉瘤所引起,亦可见感染性腹主动脉瘤,Marfan综合征,Ehler-Danlos综合征及主动脉夹层动脉瘤合并ACF。
合并ACF的腹主动脉瘤瘤体常较大,其直径多在6cm以上,最大者达13cm.平均为11cm,由于腹主动脉与下腔静脉紧密毗邻,随着瘤体增大,将与周围组织(尤其是下腔静脉)炎性粘连,加以搏动性压力的持续作用,使腹主动脉瘤右后壁与下腔静脉壁受压坏死,最终形成ACF,其发生部位多在主动脉远端或位于髂总静脉汇合部稍上方。
(二)发病机制
当ACF形成后,血液从压力高的动脉循环向压力低的静脉内分流,使静脉压上升,回心血量增多,心脏前负荷加重,心肌收缩代偿性增强,心排血量与心率增加,导致心肌肥厚甚至心脏扩大,最后可形成难治性充血性心力衰竭,瘘孔直径>1.5cm时将危及生命,合并冠心病者危险性更大。
另一方面,由于瘤体远端动脉血流减少,肾脏灌注压下降,直接引起肾小球滤过率下降,并进一步刺激肾素-血管紧张素系统,使肾小球滤过率下降,氯化钠回吸收增加,甚至引起氮质血症,主动脉-腔静脉的分流亦将引起下肢缺血,并因腔静脉高压使盆腔脏器淤血,下肢水肿。
症状
患者表现为腹主动脉瘤的局部表现和动静脉分流引起的血流动力学变化2个方面。
80%以上病人有腹部和(或)腰背部疼痛,因瘤壁的坏死和腰部感觉神经受压所致,疼痛可放散至腹股沟,睾丸及大腿上部,90%病人可触及腹部搏动性肿块,约75%病人可听诊到腹部连续性血管杂音,有25%病人可触及震颤,腹背部疼痛,腹部搏动性肿块和连续性血管杂音认为是腹主动脉腔静脉瘘的特征性改变,如果瘘孔较小,附壁血栓封闭瘘孔,低血压使分流减少或腹主动脉瘤将下腔静脉完全压迫时,可听不到血管杂音。
约半数以上病人随分流量的增多而陷入高搏出量性心力衰竭,出现心动过速,舒张压降低,脉压增大和周围动脉的连续性杂音,心搏动时可同时有头部的摇动(Musset征),并有心界扩大和心肌肥厚,肺淤血,肝大等表现。
肾动脉压力下降使肾脏灌注压下降,加上静脉压升高可减少肾小球滤过率和肾小管分泌能力,引起少尿或无尿,常发展至肾功衰竭。
下肢动脉血流的减少和静脉压力升高可使1/4病人发生急性下肢缺血,并有下肢静脉及腹壁浅表静脉曲张,并可出现下肢和阴囊的明显水肿,约60%~70%病人可见到下腹壁浅静脉的搏动性扩张。
检查
1.血液检查可有知BUN,Cr升高。
 2.尿液检查 可有镜下或肉眼血尿。
2.尿液检查 可有镜下或肉眼血尿。
3.大便隐血试验 可为阳性。
4.X线检查
(1)腹部平片:可见到瘤壁的钙化沉着及肠管受压征象,单靠平片很难确定动静脉瘘;胸部平片可见到心影扩大及肺淤血等改变,提示心力衰竭的存在。
(2)主动脉造影:为诊断ACF的金标准,可显示瘘口位置,大小,腹主动脉瘤及主要血管分支的相关信息,腹主动脉瘤与周围脏器的关系等,但肾衰及血流动力学不稳定者不宜使用。
5.CT与MRI检查 动态增强CT扫描时,其特征性的表现为静脉注入造影剂后下腔静脉提前显影,可与毗邻主动脉等密度,同时可见下腔静脉扩张及腹膜后,盆腔静脉曲张,同时可对腹主动脉瘤进行评估,MRA不必注入造影剂即可完成诊断,亦是有效诊断方法。
6.B超检查 可见腹主动脉瘤及受压的下腔静脉及瘘孔近端扩张的下腔静脉,彩色超声多普勒可直接显示主动脉与下腔静脉间的反常血流。
7.其他检查 核素扫描可见下腔静脉的早期浓聚像;经股静脉向下腔静脉插管可测量出下腔静脉压和氧饱和度的升高等。
上述检查并非常规进行,如患者生命指征不平稳,应尽早手术治疗。
诊断
并发症
治疗
(一)治疗
由于内科治疗对主动脉腔静脉瘘引起的心力衰竭等效果不佳,故应积极手术闭合腹主动脉腔静脉瘘才能挽救生命。
1.术前准备 按照腹主动脉瘤切除术做准备,最好行Swan-Ganz漂浮导管插管以监测肺楔入压以调整输液量;注意术前应避免输入过多晶体液,因为闭瘘后静脉压降低,血管外间隙的体液将返回循环中,如输液过多引起循环血容量增多可引起不良后果,术中出血量大,应用自体血回收装置可减少输入库存血引起的各种并发症,术前应用广谱抗生素预防感染。
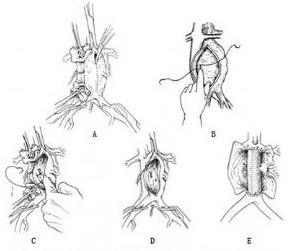
2.手术步骤 通常采取经动脉瘤修补下腔静脉以闭锁瘘口,再切除腹主动脉瘤行人工血管移植术。采用腹部正中切口,进腹腔后小心游离瘤颈部,以免动脉瘘内附壁血栓脱落引起肺栓塞,于肾下瘤颈部近端阻断腹主动脉,应缓慢阻断,因为后负荷的增加和静脉回心血量的急剧减少可致室性心律失常甚至心搏骤停。有时因腹主动脉瘤较大,肾下阻断主动脉困难时,需要在膈下腹腔动脉近端阻断腹主动脉,然后显露和阻断双侧髂总动脉,避免游离下腔静脉,因其通常与瘤体粘连且被后腹壁扩张和静脉围绕,极易损伤出血。切开腹主动脉瘤用两把带纱布的海绵钳压迫下腔静脉瘘孔的近、远端或气囊导管插入下腔静脉以阻塞瘘口或直接用术者手指压迫瘘口以控制腔静脉的返流血,将瘤腔内血栓彻底清除后,用3-0或4-0号血管缝合线行连续或褥式缝合以闭锁瘘口,然后切除腹主动脉瘤行人工血管移植术,最后用瘤外壁包裹移植人工血管。
3.术后改变 主动脉腔静脉瘘闭锁后,周围动脉压力升高,约68%病人心动过速转为心动过缓(Nicoladoni征),是压力变化引起迷走神经反射所致;下腔静脉压力下降,心输出量也下降,心力衰竭症状可得到缓解,心脏体积回缩;肾灌注压升高使肾小球滤过率升高,加上肾功能的恢复、细胞外液的转移等可产生利尿反应;如果下肢水肿仍未改善,应考虑下腔静脉阻塞的可能,必要时需再次手术解除。
4.术后处理
(1)继续应用抗生素预防感染。
(2)在ICU监护心、肺功能,防止心搏骤停及肺栓塞等并发症。
(3)监测BUN、Cr等并改善肾功能。
(4)注意下肢血运及水肿消退情况,防止急性下肢动脉栓塞和可能出现的下腔静脉阻塞。
(二)预后
腹主动脉瘤合并ACF的预后除取决于瘘口的大小、与心脏距离、形成时间、有否血栓阻塞等因素外,尚与手术前是否做出诊断、有无腹膜后破裂乃至休克、心衰程度及其他动脉粥样硬化相关危险因素等有关。
有学者统计,合并腹膜后破裂者手术死亡率高达48%,否则仅为21%;破裂前未明确诊断者病死率为33%,诊断明确者为24%;就诊时已有休克者病死率为50%,无休克者为21.4%。由于技术进步,近20年手术死亡率已由30%下降为13%。术前明确诊断、对合并破裂乃至休克者尽快手术、采取正确的术式及围术期精细的血流动力学监护是成功治疗的关键。
术后主要死亡原因是:
①心搏骤停。
②肺栓塞。
③肺部感染。正确的术前诊断,手术期采取适当地措施可提高术后生存率。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。
上一篇 非酮症高血糖-高渗性昏迷
下一篇 肺炎衣原体肺炎