显微镜下多血管炎
概述
显微镜下多血管炎显微镜下多血管炎(microscopic polyangiitis,MPA)是一种主要累及小血管的系统性坏死性血管炎,可侵犯肾脏皮肤和肺等脏器的小动脉、微动脉、毛细血管和小静脉。常表现为坏死性肾小球肾炎和肺毛细血管炎。1948年,Davson等首次提出在结节性多动脉炎中存在一种以节段性坏死性肾小球肾炎为特征的亚型称之为显微镜下多动脉炎(microscopic polyarteritis),因为其主要累及包括静脉在内的小血管,故现多称为显微镜下多血管炎。1990年的美国风湿病学会血管炎的分类标准并未将MPA单独列出,因此既往显微镜下多血管炎大多归属于结节性多动脉炎(polyarteritis nodosaPAN),极少数归属于韦格纳肉芽肿(Wegener's granulomatosis,WG)。
流行病学
发病机制
1.发病机制 细胞因子介导的黏附分子的表达和功能异常,以及白细胞和血管内皮细胞的异常激活在MPA的发病中可能都起一定作用,但具体启动因素尚不清楚。ANCA可能在MPA的发病中起一定作用。除受累血管大小外,MPA与PAN的坏死性动脉炎在组织学上相似显微镜下多血管炎病理特征为小血管的节段性纤维素样坏死,无坏死性肉芽肿性炎,在小动脉微动脉、毛细血管和静脉壁上,有多核白细胞和单核细胞的浸润,可有血栓形成。在毛细血管后微静脉可见白细胞破碎性血管炎。病变累及肾脏皮肤、肺和胃肠道,肾脏病理示局灶性节段性肾小球肾炎,并有新月体的形成,免疫组织学检查显示很少有免疫球蛋白和补体的沉积。电子显微镜检查显示无高电子密度。肺的病理改变是坏死性毛细血管炎和纤维素样坏死,部分毛细血管血栓形成、Ⅱ型上皮细胞过度增生。肌肉和腓肠神经活检可见小到中等静脉的坏死性血管炎。
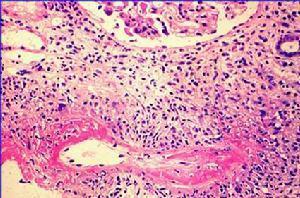
2.病理 显微镜下多血管炎在组织病理学上表现为以微小静脉、微小动脉和毛细血管受累为主但也可有中等大小动脉受累的血管炎。主要表现为局灶性坏死性的全层血管炎,正常的血管结构往往被破坏病变部位可见纤维素样坏死和多种细胞[如多形核白细胞、淋巴细胞(主要为CD4+细胞)及嗜酸性粒细胞]的浸润。同一病人的血管炎症可有不同的阶段,活动性和已愈合的血管损伤可同时存在愈合部位主要表现为纤维组织和内皮细胞的增生,可造成血管的阻塞。
显微镜下多血管炎在病理学上与结节性多动脉炎的表现无明显差别,但显微镜下多血管炎在肾脏的病变除见有肾脏小血管的炎症改变以外,主要表现为坏死性新月体形成型肾小球肾炎是它的特征性改变之一。另一较有特征性的改变是肺毛细血管炎。
在20世纪初期,显微镜下多血管炎的发生一直被认为可能与过敏因素如异源性蛋白质、细菌和药物等有关。显微镜下多血管炎的发病机制目前并不十分清楚。可能与下列机制有一定关系:①抗中性粒细胞胞质抗体和中性白细胞介导的内皮细胞损伤;②抗内皮细胞抗体的作用;③细胞免疫介导的内皮细胞损伤。
(1)抗中性粒细胞胞质抗体:许多显微镜下多血管炎血清中存在抗中性粒细胞胞质抗体,显微镜下多血管炎与韦格纳肉芽肿一样,是一种无免疫复合物沉积的血管炎,因此抗原-抗体免疫复合物介导的血管损伤在显微镜下多血管炎的发病机制中意义并不大。目前认为抗中性粒细胞胞质抗体可能通过介导中性粒细胞的活化而发挥作用:感染等各种因素使显微镜下多血管炎患者血清中各种炎性细胞因子如肿瘤坏死因子-α和白细胞介素-1的水平升高,它们诱导黏附分子的表达这使得多形核白细胞易黏附于血管内皮。同时还能诱导多形核白细胞内的蛋白酶-3从胞质内的嗜苯胺蓝颗粒转移到细胞表面。当抗中性粒细胞胞质抗体与白细胞表面的蛋白酶-3结合时可激活白细胞引起多形核白细胞脱颗粒释放活性氧物质及溶酶体酶等,导致周围血管损伤和坏死。另一方面肿瘤坏死因子-α等细胞因子还能激活血管内皮细胞,活化的内皮细胞表达髓过氧化物酶、蛋白酶-3等抗原,使抗中性粒细胞胞质抗体通过与其特异性抗原直接结合到内皮细胞上,经抗体介导的细胞毒杀伤途径溶解血管内皮引起血管的损伤。
(2)抗内皮细胞抗体:抗内皮细胞抗体存在于许多系统性血管炎包括显微镜下多血管炎中,但抗内皮细胞抗体在显微镜下多血管炎中的作用并不十分清楚。有研究发现许多抗内皮细胞抗体并无致病性。抗内皮细胞抗体导致内皮细胞的损伤,其机制可能是通过补体介导的溶解途径和抗体介导的细胞毒作用而实现的。
临床表现
显微镜下多血管炎起病急缓不一。MPA可呈急性起病表现为急进性肾小球肾炎、肺出血和咯血有些也可非常隐匿起病数年,以间断紫癜、轻度肾脏损害间歇性咯血等为表现。典型病例多具有皮肤-肺-肾的临床表现。
1.全身症状 显微镜下多血管炎患者在就诊时常伴有一般全身情况,包括发热、乏力、厌食、关节痛和体重减轻。
2.皮肤表现 MPA可出现各种皮疹以紫癜和高出皮面的充血性斑丘疹多见。皮疹可单独出现,也可和其他临床症状同时出现,其病理多为白细胞破碎性血管炎。除皮疹外,MPA患者还可出现网状青斑、皮肤溃疡、皮肤坏死、坏疽以及肢端缺血、坏死性结节、荨麻疹和血管炎相关的荨麻疹常持续24h以上。
3.肾脏损害 肾脏损害是MPA最常见的临床表现,病变表现差异很大,极少数患者可无肾脏病变。多数患者出现蛋白尿、血尿各种管型水肿和肾性高血压等;部分患者出现肾功能不全可进行性恶化致肾功能衰竭。25%~45%的患者最终需血液透析治疗。
MPA的肾脏病理为坏死性肾小球肾炎,其特征为节段性坏死伴新月体形成,很少或无毛细血管内皮细胞增殖。肾小球组织学很少或无免疫复合物沉积电镜下很少或无电子致密物沉积。以上特点和其他的免疫复合物介导的肾小球肾炎以及抗肾小球基底膜抗体介导的Goodpasture综合征不同,但和韦格纳肉芽肿的肾脏病变以及特发性的急进性肾小球肾炎有时不易鉴别。MPA光镜下的病理改变见。
4.肺部损害 约一半的MPA患者有肺部损害发生肺泡毛细血管炎,12%~29%的患者有弥漫性肺泡出血。查体可见呼吸窘迫征肺部可闻及啰音。由于弥漫性的肺间质改变和炎症细胞的肺部浸润,约1/3的患者出现咳嗽、咯血、贫血,其中大量的肺出血可导致呼吸困难,甚至死亡。部分患者可在弥漫性肺泡出血的基础上出现肺间质纤维化。
5.神经系统 20%~30%MPA患者有神经系统损害的症状,其中约57%出现多发性单神经炎或多神经病变,另约11%的患者可有中枢神经系统受累,常表现为癫痫发作。
6.消化系统 消化道也可被累及,表现为消化道出血、胰腺炎以及由肠道缺血引起的腹痛。严重时可由于胃肠道的小血管炎和血栓形成造成缺血,导致肠穿孔。
7.心血管系统 MPA亦可累及心血管系统,患者可出现胸痛和心衰症状,临床可见高血压、心肌梗死以及心包炎。
8.其他 部分患者也有耳鼻喉的表现,如鼻窦炎,此时较易与韦格纳肉芽肿相混淆。少数患者还可有关节炎关节痛和睾丸炎所致的睾丸痛。
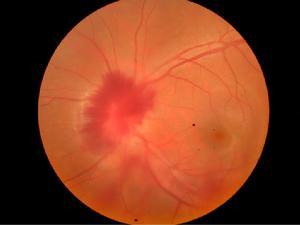
眼部症状包括眼部红肿和疼痛以及视力下降,眼科检查表现为视网膜出血巩膜炎以及葡萄膜炎。
并发症
MPA病理特征和临床表现为多系统损害,其并发症亦呈多样性。
诊断
本病诊断尚无统一标准,如出现系统性损害并有肺部受累肾脏受累及出现高出皮面的紫癜应考虑MPA的诊断尤其是同时具有p-ANCA阳性者。肾活检及皮肤或其他内脏活检有利于MPA的诊断。部分患者需除外感染性心内膜炎。
鉴别诊断:
1.结节性多动脉炎(PAN) 以往MPA属于PAN的一种类型,随着疾病认识的不断深入,发现二者临床表现并不完全相同,故1993年的关于血管炎的教会山会议(Chapel Hill consensus conference)把MPA单独列为一种疾病。根据新的定义,PAN是累及中动脉以及小动脉的坏死性炎症不伴有肾小球肾炎或微小动脉毛细血管或微小静脉炎症;而MPA是主要累及小血管的坏死性血管炎,很少或无免疫复合物沉积,其中坏死性肾小球肾炎很多见,肺毛细血管炎也常发生。
2.韦格纳肉芽肿(WG) WG为小动脉和小静脉的血管炎,以上下呼吸道和肾脏病变三联征为主要临床特点,c-ANCA阳性多见活检病理示小血管壁或其周围有嗜中性粒细胞浸润,并有坏死性肉芽肿形成。而MPA很少累及上呼吸道,主要为p-ANCA阳性,一般无肉芽肿形成。
3.肺出血-肾炎综合征(Goodpasture syndrome) Goodpasture综合征也称为抗肾小球基底膜抗体肾炎伴肺出血(anti-GMB disease withpulmonary hemorrhage),是由于肺泡和肾小球基底膜受损而致病,包括反复弥漫性肺出血肾小球肾炎以及循环抗肾小球基底膜抗体(anti-GBM)三联征,临床表现为反复弥漫性肺出血、贫血以及肾出血(血尿)。肺及肾活检经免疫荧光镜检查可见抗基底膜抗体的IgG及C3沿肺泡壁以及肾小球的毛细血管壁呈连续均匀线状沉积。血循环中检出抗基底膜抗体是诊断本病的重要依据。
检查
实验室检查
1.常规检查 在MPA中,反映急性期炎症的指标如ESR、CRP升高,部分患者有贫血白细胞和血小板增多。累及肾脏时出现蛋白尿、镜下血尿和红细胞管型,血清肌酐和尿素氮水平升高。
2.免疫学检查 C3和C4水平正常。约80%的MPA患者抗中性粒细胞胞质抗体(ANCA)阳性,是MPA的重要诊断依据,其中约60%MPO-ANCA(p-ANCA)阳性,肺受累及者常有此抗体,另有约40%的患者为PR3-ANCA(c- ANCA)阳性。约40%的患者可查到抗心磷脂抗体(ACL)少部分患者ANA、RF阳性。北京协和医院1995~2001年确诊的16例MPA患者中ANCA阳性的有13例(81.2%),其中11例(84.6%)为P-ANCA阳性,3例(23.1%)c-ANCA阳性的患者中有1例(7.7%)同时p-ANCA阳性。
胸片:早期可发现无特征性的双侧不规则的结节片状阴影或小泡状浸润影,肺空洞少见,可见继发于肺泡毛细血管炎和肺出血的弥漫性肺实质浸润影,中晚期可出现肺间质纤维化。
治疗
MPA的临床表现各异,有的仅表现为轻微的系统性血管炎和轻微的肾功能衰竭;有的则急性起病,病情凶险,快速进展为肾功能衰竭并可因肺毛细血管肺泡炎导致呼吸衰竭。因此本病的治疗主要依据疾病的病变范围、进展情况以及炎症的程度来决定。
MPA的治疗可以分为3个阶段,第1阶段为诱导缓解;第2阶段为维持缓解,此阶段可以中等量泼尼松治疗并维持环磷酰胺(CTX)治疗12个月,或换用硫唑嘌呤、甲氨蝶呤等DMARDs维持缓解;第3阶段为治疗复发,可采用与诱导缓解同样的治疗方案金黄色葡萄球菌的定植可能和MPA的复发有一定的关系,因此服用磺胺类抗生素对防止复发有一定效果。
对于伴有肺出血的肺泡毛细血管炎危及生命的患者应联合治疗或行血浆置换治疗。糖皮质激素加环磷酰胺应作为首选方案。
1.糖皮质激素 糖皮质激素是治疗MPA、诱导缓解的一线用药。为尽快诱导缓解,可采用甲泼尼龙(甲基泼尼松龙)冲击治疗,剂量为7mg/(kg·d),连用3天,然后改用泼尼松逐渐减量。泼尼松初始剂量为40~60mg/d待ESR降至正常,患者症状消失后开始减量,每1~2周减量5~10mg。剂量减至15mg时,减量宜慢。
初治者尤其是有肺、肾损害的,常用泼尼松60mg/d,并联合用环磷酰胺,疗程要长,停药后,仍有约25%的患者平均在24个月内复发。
2.免疫抑制剂
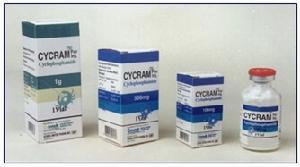
(1)环磷酰胺(CTX):环磷酰胺应作为首选治疗,剂量为静脉给药0.5~1g/(m2·月),或0.2g静脉推注隔日一次,或0.1g口服1次/d。用药过程中根据白细胞计数调整剂量,用药时间要长,通常达12个月。
(2)甲氨蝶呤(MTX):MTX可以抑制炎症,减轻炎症症状。剂量为10~25mg/周,口服、肌注和静脉注射均可。
(3)硫唑嘌呤:现常用的剂型为硫唑嘌呤(依木兰),是嘌呤代谢的拮抗剂,可以抑制DNA和RNA的合成,从而降低免疫细胞的增生,下调免疫活性剂量为1mg/(kg·d),常用每天50~100mg。用药6~8周后,如初始剂量效果不佳,在无严重不良反应的情况下可以加大剂量以0.5mg/(kg·d)的速度增加,必要时每4周可以调整剂量总剂量勿超过2.5mg/(kg·d)。
3.静脉用人血丙种球蛋白(丙种球蛋白) 对环磷酰胺治疗反应不佳的患者可选用静脉用人血丙种球蛋白,可明显改善肺、肾损害的临床症状,抗独特型抗体可能是有效的作用机制。IVIg的剂量为400mg/(kg·d)连用5~7天国内常用剂量为20g/d。。
预后预防
预后
90%的MPA患者经治疗能得到改善,75%的患者能完全缓解约30%的患者在1~2年后复发。本病治疗后的2年和5年生存率大约为75%和74%与PAN相似本病的主要死亡原因是不能控制的病情活动肾功能衰竭和继发感染以及肺脏受累。北京协和医院确诊的MPA中有2例在住院期间死亡,病因为急进性肾小球性肾炎(rapidly progressive glomerulonephritisRPGN)、弥散性肺泡出血和败血症。疾病过程中应密切监测ESR水平,MPA中ANCA的滴度与病情活动相关性较差。
预防
1.一级预防。
(1)防止可能的诱因,居室不宜过冷和潮湿,温度要适宜。
(2)预防感染加强锻炼身体,增强体质,提高自身免疫功能,生活规律。
(3)加强营养,不可贪冷饮和过食肥甘厚味之品,忌食辛辣食物和忌烟酒。
2.二级预防。
(1)早期诊断较难,凡是年轻人尤其是女性,有下列一种情况者,应考虑本病,全身发热,关节或肌痛,单侧或双侧肢体出现缺血症状,头部缺血症状顽固性高血压症状,血管杂音等症,应及早就医明确诊断。
(2)综合治疗,减少并发症,改善预后。
①内科治疗:包括控制感染,糖皮质激素,改善微循环,抗凝降压药及中医辨证治疗。
②外科治疗:有经皮腔内血管成形术动脉转流术、瓣膜修复术及肾脏切除术等。
3.三级预防 目前大动脉炎的治疗尚无特效药物。中医药具有调节免疫清热解毒、活血化瘀的功效。此外仍需加强全身营养、身体锻炼、生活规律、劳逸结合、心情舒畅等。
适当运动
1、血管炎的发病期应该避免剧烈运动,长时间站立和长时间坐姿,每次时间不宜超过半个小时,以免形成下肢水肿,渗出较多,应抬高患肢。如果血管炎患者因工作必须站立和长时间坐姿的,应半个小时活动一次或者躺下把双足举高三分钟。
2、血管炎患者在恢复期适当运动,运动以散步形式,每次走路时间不超过一小时,路程不超过二公里。血管炎患者禁止热敷、理疗和超过40度水温的泡浴,更不能进入桑拿蒸房。
3、血管炎患者的痊愈期:积极参加各项体育锻炼,锻炼程度根据自己的身体承受能力而定,避免劳累,如爬山、长途旅游应打裹弹力绷带或穿医用循序减压袜。血管炎患者要保证充足的睡眠时间,成人深睡眠时间不能低于7小时,儿童深睡眠时间不能低于8小时,防止感冒。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。