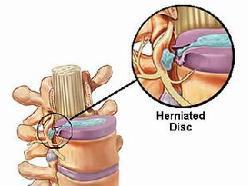
闭合性脊髓损伤
疾病概述
直接或间接暴力作用于脊柱和脊髓均可造成脊髓损伤。脊髓损伤的发病学统计各国均没有精确的数字,一般估计为20~60/100万人/年。脊髓损伤是一种致残率大、后果严重的损伤,多见于青壮年,占全身损伤的0.2%-0.5%。脊髓损伤多伴发于脊柱外伤与骨折,在脊柱骨折患者中,伴发脊髓损伤的约占20%。脊髓损伤多发生于颈椎下部及胸腰段脊柱,这与脊柱骨折的好发部位是一致的。
脊髓损伤可分为原发性脊髓损伤与继发性脊髓损伤。前者是指外力直接或间接作用于脊髓所造成的损伤。后者是指外力所造成的脊髓水肿、椎管内小血管出血形成血肿、压缩性骨折以及破碎的椎间盘组织等形成脊髓压迫所造成的脊髓的进一步损害。实验研究证明,原发性脊髓损伤常常是局部的、不完全性的,而损伤后在局部有大量儿茶酚胺类神经递质如去甲肾上腺素、多巴胺等的释放和蓄积,使脊髓局部微血管痉挛、缺血,血管通透性增加,小静脉破裂,产生继发性出血性坏死。这种脊髓损伤后脊髓中心部分大面积出血性坏死的自毁现象简称为出血性坏死,是脊髓损伤后继发的重要病理过程。
病因
闭合性脊髓损伤的原因是暴力间接或直接作用于脊柱,引起骨折和(或)脱位,造成脊髓、马尾挤压、损伤。约10%的脊髓损伤者无明显骨折和脱位的影像学改变,称之为无放射影像异常的脊髓损伤,多见于脊柱弹性较强的儿童和原有椎管狭窄或骨质增生的老年人。
直接暴力致伤相对少见,见于重物击中颈后、背、腰部,相应部位椎板、棘突骨折,骨折片陷入椎管内。
间接暴力致伤占绝大多数,常见于交通事故、高处坠落、建筑物倒塌、坑道塌方和体育运动中。暴力作用于身体其他部位,再传导至脊柱,使之超过正常限度的屈曲、伸展、旋转、侧屈、垂直压缩或牵拉(多为混合运动),导致维持脊柱稳定性的韧带的损伤、断裂、椎体骨折和(或)脱位、关节突骨折和(或)脱位、附件骨折、椎间盘突出、黄韧带皱褶等,造成脊髓受压和损伤。
临床表现
脊髓受损后,损伤平面之下完全性迟缓性瘫痪,各种反射、感觉及括约肌功能消失,数小时内开始恢复,2~4周完全恢复。较严重的损伤有脊髓休克的过程,一般在3~6周后才逐渐出现受损水平以下的脊髓功能活动。脊髓休克时间越长,说明脊髓损伤程度越严重。
2.感觉障碍
脊髓完全损伤者受损平面以下各种感觉均丧失,部分损伤者则视受损程度不同而保留部分感觉。
3.运动功能横贯性损伤
在脊髓休克期过后,受损平面以下的运动功能仍完全消失,但肌张力高、反射亢进;部分损伤者则在休克期过后逐步出现部分肌肉的自主活动。脊髓损伤后出现受损节段支配肌肉的松弛、萎缩及腱反射消失等下运动神经元损伤的体征时,有定位诊断的意义。
4.反射活动
休克期过后,受损平面以下肢体反射由消失逐渐转为亢进,张力由迟缓转为痉挛。脊髓完全性损伤为屈性截瘫,部分性损伤呈现伸性截瘫。有时刺激下肢可引起不可抑制的屈曲与排尿,称总体反射。
5.膀胱功能
脊髓休克期为无张力性神经源性膀胱;脊髓休克逐渐恢复后表现为反射性神经源性膀胱和间隙性尿失禁;脊髓恢复到反射出现时,刺激皮肤会出现不自主的反射性排尿,晚期表现为挛缩性神经源性膀胱。
检查
1.病史 受伤史是诊断的重要一环。脊柱或(和)脊髓损伤部位与外力作用部位常不一致,故应详细了解受伤机制,暴力性质、大小和作用部位,伤员受伤当时所处的姿态,伤后搬运和动作等。并应注意伤后感觉、运动、大小便障碍等出现的时间及变化。
2.体检 要注意有无休克或内脏损伤,局部有无畸形、血肿,直接、间接压痛、叩痛,其他部位有无损伤或骨折。
3.神经系统检查 包括感觉、运动、生理和病理反射及括约肌功能。
 (1)运动检查 注意有无随意运动、肌力等级、肌张力改变,晚期患者尚需注意有无肌萎缩。
(1)运动检查 注意有无随意运动、肌力等级、肌张力改变,晚期患者尚需注意有无肌萎缩。
(2)感觉检查 应分别检查患者的触觉、痛觉、温度觉及深部感觉(位置觉、运动觉和震动觉)。
(3)反射检查 包括生理浅反射、肌腱反射和病理反射。腰骶段损伤尤其应注意肛门括约肌张力和肛门反射。
(4)导尿和膀胱测压 注意有无尿潴留、尿失禁,必要时可行导尿和膀胱测压。
4.腰椎穿刺 目的是测定椎管是否有梗阻。患者全身情况严重,翻身侧卧有困难或危险者禁做。奎氏试验和脑脊液检查可发现有无椎管内阻塞和蛛网膜下腔出血。如出现蛋白-细胞分离现象,常提示椎管阻塞。
5.脊柱X线平片检查 在小心按轴线法搬动患者情况下,拍脊柱正、侧位片,必要时加拍双侧斜位片,第1~2颈椎骨折时应加拍张口位片。X线片可显示脊柱骨折的部位、类型、有无脱位、移位情况,有无骨折片突入椎管,椎板、关节突、横突、椎弓根、棘突有无骨折、变位,椎间隙有无改变等。
6.CT扫描 损伤平面检查,可显示骨折情况,椎管及脊髓受压情况。
7.MRI扫描 MRI对显示脊髓优于X线及CT,但显示骨折情况不如X线检查。
8.椎管造影 目前仅用于无CT、MRI设备,不能确诊定位的患者。椎管内注入造影剂,观察造影剂流动情况,以了解椎管阻塞的部位、程度和脊髓受压情况等。
诊断
治疗方案
一、救治
1.急救 首先应抢救患者的生命和处理威胁生命的其他脏器损伤,同时注意防止加重损伤脊髓。
(1)积极抗休克治疗。
(2)颈髓伤注意保持呼吸道通畅,呼吸困难时尽早做气管切开,不宜行气管插管,以防插管时头过度后仰而加重脊髓损伤。
(3)搬动患者时,为防止加重脊髓损伤,应按脊柱骨折轴线法搬运。严禁一人抬头,一人抬脚的脊柱呈屈曲状的搬运方法。①腰骶段骨折应3~4人站在同一侧协调一致,平起平放;应用硬担架运送。②颈段损伤,应一人在头顶中位略作牵引头部,防止扭曲、过伸和过屈搬动。③长途搬运截瘫患者时,应定期翻身,防止发生压迫疮。
2.治疗原则
(1)药物治疗:有明显脊髓损伤者给予甘露醇、速尿脱水治疗,应用激素以减轻水肿及保护神经组织。近来主张给予内源性损伤因子拮抗剂,包括纳络酮、左旋多巴、利血平等。
(3)局部低温治疗:可降低代谢,减少氧耗量,降低内源性损伤因子的作用,减轻水肿反应,促进神经功能恢复。
3.手术治疗
(2)手术指征:①X线检查显示骨折脱位,椎管内有骨块或骨片压迫者;②脊髓损伤神经症状呈进行性加重者,脊髓功能部分恢复后又停滞不进者;③CT、MRI检查或椎管造影显示椎管有梗阻或有充盈缺损,显示脊髓受压者。
(3)手术方法:①椎板切除减压:常用于胸腰段脊柱脊髓伤,特别是有后部结构骨折脱位者(椎板骨折、关节突骨折、黄韧带压迫等)。切除椎板和黄韧带,摘除椎管内压迫物、骨折片、血肿等,整复骨折脱位。如硬脊膜张力大,应切开硬脊膜探查,脊髓肿胀明显,有中心性出血坏死者,脊髓背正中切开,冰盐水冲洗,有助于减轻损伤,保留脊髓功能。脊柱骨折不稳定者,需内固定稳定脊柱;②前路或侧前路减压:椎体压缩性骨折、粉碎性骨折伴脱位,压迫主要来自前方的椎体和椎间盘,近来多主张行前路或侧方入路减压、复位、植骨内固定。
4.手术后处理与护理
(1)术后一般处理同外科常规。
(3)注意预防并发症:①预防压迫疮对瘫痪患者来说是一个重要问题。应加强翻身、按摩,保持局部清洁和干燥,可用红外线照射促进循环。对已发生压迫疮者,I~Ⅱ度给予局部红外线照射,清除分泌物,保持清洁干燥,防止压迫。对Ⅲ~Ⅳ度者,应加强换药,控制感染后手术清除坏死组织,必要时植皮或行皮瓣修复。②防治尿路感染:对有括约肌症状者应早期留置导尿管,冲洗膀胱,导尿管每周更换一次。伤后2~3周后,可夹管,定时开放,锻炼膀胱。4周后可试行拔管,采用手压定时排尿。多饮水,碱化尿液,适当应用抗生素,控制尿路感染。③防治肺部感染:对高位截瘫影响呼吸者,应鼓励患者深呼吸,咳痰,辅以雾化吸入,给予祛痰药物,便于排痰。呼吸困难者,应尽早作气管切开,加强护理,防治感染。必要时人工辅助呼吸。④防治肢体挛缩畸形,经常按摩,被动运动肢体,必要时应用支架,保持关节处于适当位置。防止足下垂,可用护足架。⑤平卧硬板床,垫以软褥,或卧翻身床以便护理。侧卧时,双腿间置软枕防止互相挤压。保持床铺清洁、平整、干燥;臀部可置气圈保护皮肤,早期每2h、晚期每4h翻身一次,防止褥疮。⑥康复治疗:包括体疗、理疗、功能锻炼等,应由专门机构进行。
并发症
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。