骨髓增生异常综合征
疾病简介
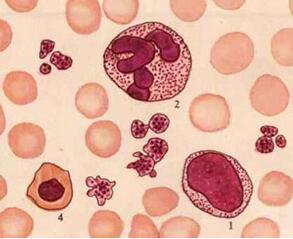
 MDS是一组克隆性造血干细胞疾病,其特征为血细胞减少,髓系细胞一系或多系病态造血,无效造血及高风险向白血病转化。国际预后评分系统(IPSS)推荐的血细胞减少的标准为Hb<100g/L,中性粒细胞绝对值(ANC)<1.8×10^9/L,血小板(PLT)<100×10^9 /L,但实际诊断MDS时,不要求一定达到这么低。多数MDS病例以进行性的骨髓衰竭为特征,并最终都会发展成为AML,但是不同亚型转白率也不同,某些患者的生物学特征是相对惰性的,病程较长,转白率很低。
MDS是一组克隆性造血干细胞疾病,其特征为血细胞减少,髓系细胞一系或多系病态造血,无效造血及高风险向白血病转化。国际预后评分系统(IPSS)推荐的血细胞减少的标准为Hb<100g/L,中性粒细胞绝对值(ANC)<1.8×10^9/L,血小板(PLT)<100×10^9 /L,但实际诊断MDS时,不要求一定达到这么低。多数MDS病例以进行性的骨髓衰竭为特征,并最终都会发展成为AML,但是不同亚型转白率也不同,某些患者的生物学特征是相对惰性的,病程较长,转白率很低。
在MDS定义明确后,诊断和分型中主要难点在那些外周血和骨髓原始细胞不增多病例上,尤其当病态造血不显著时;或与营养缺乏、化学药物、中毒、造血生长因子、炎症及感染继发的病态造血鉴别;以及骨髓低增生或伴随纤维化等情况,不能获得足够细胞分析可能的疾病过程。低增生性MDS及MDS伴骨髓纤维化诊断常常很困难。
发病病因
多少MDS病因未明。
疾病诊断
诊断流程
表1 MDS的诊断流程
| 病史 | 三系血细胞减少相应症状;化疗/放射线、化学毒物接触史;MDS/AML家族史及其他病史 |
| 体检 | 贫血、出血、感染体征,部分脾脏肿大 |
| 外周血计数及涂片检查 | 含网织红细胞计数 |
| 血清铁蛋白、VitB12、FA水平 | |
| Epo水平 | 尽量在输血前查 |
| 骨髓涂片 | 形态、铁染色、有核红细胞PAS、髓系细胞POX检查 |
| 骨髓活检 | 组织病理及免疫病理 |
| 骨髓流式细胞术检查 | MDS免疫表型 |
| 骨髓细胞遗传学分析 | |
| 基因检测 | 怀疑MDS/MPN者查JAK2突变、PDGFRα/β基因重排等 |
| 排除反应性病态造血 |
 注:VitB12:维生素B12,FA:叶酸,Epo:促红细胞生成素,PAS:过碘雪夫酸染色,POX:过氧化酶,FISH:荧光原位杂交,PDGFR:血小板衍生生长因子受体,HIV:人类免疫缺陷病毒,PNH:阵发性睡眠性血红蛋白尿症,LGL:大颗粒淋巴细胞白血病
注:VitB12:维生素B12,FA:叶酸,Epo:促红细胞生成素,PAS:过碘雪夫酸染色,POX:过氧化酶,FISH:荧光原位杂交,PDGFR:血小板衍生生长因子受体,HIV:人类免疫缺陷病毒,PNH:阵发性睡眠性血红蛋白尿症,LGL:大颗粒淋巴细胞白血病
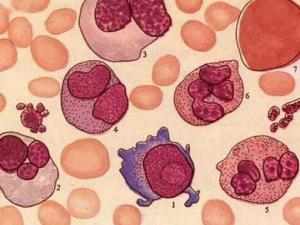
诊断标准
建议参照维也纳标准(表2)。MDS诊断需要满足两个必要条件和一个确定标准。
表2 MDS的诊断标准
| 条件 | |
| 一、必要条件 | 1 持续(≥6月)一系或多系血细胞减少:红细胞(Hb<110g/L);中性粒细胞(ANC<1.5×10^9/L);血小板(BPC<100×10^9/L)2 排除其他可以导致血细胞减少和病态造血的造血及非造血系统疾患 |
| 二、确定标准 | 1 病态造血:骨髓涂片红细胞系、中性粒细胞系、巨核细胞系中任一系至少达10%;2环状铁粒幼细胞占有核红细胞比例≥15%3 原始细胞:骨髓涂片中达5~19%4 染色体异常(参考表6) |
| 三、辅助标准 | (用于符合必要标准,未达确定标准,临床呈典型MDS表现者) 1 流式细胞术显示骨髓细胞表型异常,提示红细胞系或/和髓系存在单克隆细胞群 |
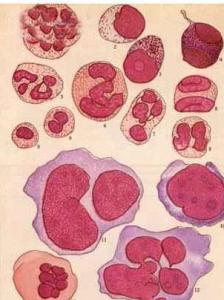 当患者未达到确定标准,如:不典型的染色体异常,病态造血<10%,原始细胞比例4%等,而临床表现高度疑似MDS,如输血依赖的大细胞性贫血,应进行MDS辅助诊断标准的检测(见表2),符合者基本为伴有骨髓功能衰竭的克隆性髓系疾病,此类患者诊断为高度疑似MDS。若辅助检测未能够进行,或结果呈阴性,则对患者进行随访,或暂时归为意义未明的特发性血细胞减少症(idiopathic cytopenia of undetermined significance, ICUS),定期检查以明确诊断。
当患者未达到确定标准,如:不典型的染色体异常,病态造血<10%,原始细胞比例4%等,而临床表现高度疑似MDS,如输血依赖的大细胞性贫血,应进行MDS辅助诊断标准的检测(见表2),符合者基本为伴有骨髓功能衰竭的克隆性髓系疾病,此类患者诊断为高度疑似MDS。若辅助检测未能够进行,或结果呈阴性,则对患者进行随访,或暂时归为意义未明的特发性血细胞减少症(idiopathic cytopenia of undetermined significance, ICUS),定期检查以明确诊断。
原始细胞标准:Ⅰ型为无嗜天青颗粒的原始细胞,Ⅱ型为含有嗜天青颗粒但未出现核旁高尔基区的原始细胞。出现核旁高尔基区者则为早幼粒细胞。
病理活检是骨髓涂片的必要补充(表4)。要求在髂后上棘取骨髓组织长度不得少于1.5cm。所有怀疑为MDS的患者均应进行免疫组化(immunohistochemical, IHC)检测(表5)。
细胞遗传学检测
对所有怀疑MDS的患者均应进行染色体核型检测,需检测20~25个骨髓细胞的中期分裂相(表6)。对疑似MDS者,染色体检查失败时,进行FISH检测,至少包括:5q31、CEP7、7q31、CEP8、20q、CEPY和p53。
对怀疑MDS疾病进展者,在随访中应检测染色体核型,一般6~12月检查一次。
基因表达谱和点突变检测
在MDS中,基于CD34+细胞或CD133+细胞的基因表达谱(gene expression profiling, GEP)的检测,能发现特异的,有预后意义的,并与FAB、WHO或IPSS亚型存在一定相关性的基因标记。但是在高危MDS与继发性AML,低危MDS 与正常人间,这些GEP异常存在重叠。
对于怀疑有肥大细胞增多症或伴有血小板增多症者,检测KIT基因D816V突变或JAK2基因V617F突变有助于鉴别诊断。
流式细胞技术在MDS中应用
尚未发现MDS患者特异性的抗原标志或标志组合,但流式细胞术在反应性骨髓改变与克隆性髓系肿瘤患者的鉴别诊断中有意义,见表7。
鉴别诊断
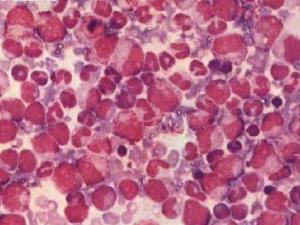 诊断MDS的主要问题是要确定骨髓增生异常是否由克隆性疾病或其它因素所导致。病态造血本身并不是克隆性疾病的确切证据。
诊断MDS的主要问题是要确定骨髓增生异常是否由克隆性疾病或其它因素所导致。病态造血本身并不是克隆性疾病的确切证据。
(1)营养性因素,中毒或其它原因可以引起病态造血的改变,包括Vit B12和FA缺乏,人体必需元素的缺乏以及接触重金属,尤其是砷剂和其他一些常用的药物、生物试剂等。
(2)先天性血液系统疾病,如先天性红细胞生成异常性贫血(CDA)可引起红系病态造血。微小病毒B19感染可以引起幼稚红细胞减少,并伴有巨大巨幼样的幼稚红细胞。免疫抑制剂麦考酚酸酯也可以导致幼稚红细胞减少。
(3)药物因素,复方新诺明可以导致中性粒细胞核分叶减少,易与MDS中的病态造血相混淆。化疗可引起显著的髓系细胞病态造血。G-CSF会导致中性粒细胞形态学的改变,如胞质颗粒显著增多,核分叶减少;外周血中可见原始细胞,但很少超过10%,骨髓中原始细胞比例一般正常,但是也可以升高。
了解临床病史包括药物和化学试剂的接触史很重要,鉴别骨髓增生异常时,尤其是原始细胞不高的病例,要考虑非克隆性疾病。若诊断困难,可在几个月后再行骨髓及细胞遗传学检查。
(4)其他血液疾病
再生障碍性贫血与MDS鉴别。RA的网织红细胞可正常或升高,外周血可见到有核红细胞,骨髓病态造血明显,早期细胞比例不低或增加,染色体异常,而再生障碍性贫血一般无上述异常。
PNH也可出现全血细胞减少和病态造血,但PNH检测可发现CD55+、CD59+细胞减少,Flaer可发现粒细胞和单核细胞的GPI锚连蛋白缺失,Ham试验阳性及血管内溶血的改变。
自身抗体导致的全血细胞减少,也能见到病态造血,Coombs试验阳性和流式细胞术能检测到造血细胞相关自身抗体,而且应用糖皮质激素、免疫抑制剂常于短期内出现较好的治疗反应。
疾病分型
 1982年FAB协作组提出以形态学为基础的FAB标准(表8),主要根据MDS患者外周血和骨髓细胞病态造血、特别是原始细胞比例、环形铁粒幼细胞数、Auer小体及外周血单核细胞数量,将MDS分为5型:难治性贫血(refractory anemia,RA)、环形铁粒幼细胞性难治性贫血(RA with ringed sideroblasts,RAS)、难治性贫血伴原始细胞增多(RA with excess blasts,RAEB)、难治性贫血伴原始细胞增多转化型(RAEB in transformation,RAEB-t)、慢性粒-单核细胞白血病(chronic myelomonocytic leukemia,CMML)。
1982年FAB协作组提出以形态学为基础的FAB标准(表8),主要根据MDS患者外周血和骨髓细胞病态造血、特别是原始细胞比例、环形铁粒幼细胞数、Auer小体及外周血单核细胞数量,将MDS分为5型:难治性贫血(refractory anemia,RA)、环形铁粒幼细胞性难治性贫血(RA with ringed sideroblasts,RAS)、难治性贫血伴原始细胞增多(RA with excess blasts,RAEB)、难治性贫血伴原始细胞增多转化型(RAEB in transformation,RAEB-t)、慢性粒-单核细胞白血病(chronic myelomonocytic leukemia,CMML)。
1997年WHO开始修订FAB的分型方案,于2001年发表。WHO分类已被广泛接受,并得到多个独立研究组的证实。最新的2008年WHO分类包括以下变化(表9),(1)对标本采集、原始细胞和原始细胞系的分析、遗传学改变的分析都做了明确指导,(2)MDS/MPN的诊断和区分,(3)将具有MDS主要的特异性改变,如血细胞减少,但是骨髓中没有明确的形态学证据,称为待定MDS,(4)增列了难治性血细胞减少伴单系病态造血的亚型,(5)将伴有多系病态造血的环形铁粒幼细胞(RCMD-RS)归入RCMD。
| 红系 | 粒系 | 巨核系 |
| 细胞核核出芽核间桥核碎裂核多分叶巨幼样变 | ||
| 核分叶减少 | 小巨核细胞 | |
| (假Pelger-Huët;pelgeriod) | 核少分叶 | |
| 不规则核分叶增多 | 多核(正常巨核细胞为单核分叶) | |
| 细胞质环状铁粒幼细胞空泡PAS染色阳性 | ||
| 胞体小或异常增大 | ||
| 颗粒减少或无颗粒 | ||
假Chediak-Higashi颗粒 Auer小体 |
表4 MDS病理活检的意义
| 意义 |
| 与AML鉴别[骨髓涂片被血液稀释时(CD34-IHC)] |
| 与低增生性AML鉴别(CD34-IHC) |
| 与再生障碍性贫血鉴别 |
| CD34+祖细胞多灶性集聚(CD34-IHC) |
| CD34+祖细胞的异常分布/定位(ALIP)(CD34-IHC) |
| 巨核细胞的形态学和集聚异常(IHC: CD31、CD42,或CD61) |
| 明确骨髓纤维化(Gömöri氏银染) |
| 明确血管新生增加(CD34-IHC) |
| 明确第二(伴发)髓系肿瘤 |
| 诊断低增生性MDS |
| 诊断MDS-U和系统性肥大细胞增多症伴MDS(SM-MDS) |
| FISH进行细胞遗传学检测[常规染色体核型检查失败时] |
表5 MDS病理活检推荐组化抗体
| 标志 | 细胞类型 |
| 最低组合 | |
| CD34 | 原始细胞、祖细胞、内皮细胞 |
| CD31、CD42、或CD61 | 巨核细胞 |
| 类胰蛋白酶* | 肥大细胞、嗜碱粒细胞、髓系祖细胞 |
| 附加组合 | |
| CD3 | T细胞 |
| CD15 | 单核细胞、粒细胞 |
| CD20 | B细胞 |
| CD25 | T和B细胞亚群,不典型肥大细胞 |
| CD38 | 浆细胞 |
| CD68、CD68R | 单核细胞、巨噬细胞、髓系细胞 |
| 溶菌酶# | 单核细胞、巨噬细胞 |
| CD117* | 祖细胞、肥大细胞 |
| 2D7,BB1 | 嗜碱粒细胞 |
*极少数MDS患者原始细胞的CD34阴性,但CD117阳性。原始细胞类胰蛋白酶反应很弱或阴性。
#单核/巨噬细胞用于鉴别未成熟单核细胞和原始细胞(CMML vs. AML)。
表6 MDS中染色体异常及其比例(WHO,2008年)
| 异常 | MDS | t-MDS |
| 非平衡性 | ||
| +8* | 10% | |
| -7/7q- | 10% | 50% |
| -5/5q- | 10% | 40% |
| 20q-* | 5-8% | |
| -Y* | 5% | |
| i(17q)/t(17p) | 3-5% | |
| -13/13q- | 3% | |
| 11q- | 3% | |
| 12p-/t(12p) | 3% | |
| 9q- | 1-2% | |
| idic(X)(q13) | 1-2% | |
| 平衡性 | ||
| t(11;16)(q23;p13.3) | 3% | |
| t(3;21)(q26.2;q22.1) | 2% | |
| t(1;3)(p36.3;q21.2) | 1% | |
| t(2;11)(p21;q23) | 1% | |
| inv(3)(q21;q26.2) | 1% | |
| t(6;9)(p23;q34) | 1% |
*形态学未达到标准,仅有该细胞遗传学异常不能作为诊断MDS的确切证据,如果同时伴有持续性血细胞减少,可以考虑拟诊MDS。
表7 流式细胞术检测的MDS表型异常
| CD34+髓系祖细胞 |
| 在CD34+细胞群中绝对和相对增加表达CD11b和/或CD15CD13、CD33或HLA-DR表达缺失表达淋系抗原:CD5、CD7、CD19或CD56CD45表达下降CD34密度异常增高或下降CD38表达下降 |
| CD34+B系祖细胞(CD34+/CD10+)CD34+/CD10+细胞在CD34+细胞群中绝对和相对下降 |
| 成熟髓系细胞(中性粒细胞) |
| 无颗粒中性粒细胞(中性粒细胞散射角降低)髓系抗原间表达关系模式异常成熟不同步表达CD34表达淋系抗原CD45表达下降 |
| 单核细胞 |
| HLA-DR、CD11b、CD13、CD14、CD33抗原间表达关系模式异常CD13、CD14、CD64或CD33表达缺失表达CD34表达淋系抗原(不包括CD4) |
| 红系前体细胞 |
| CD45表达异常表达CD34CD71、CD117、CD235a表达异常 |
表 8 MDS的FAB分型
| FAB类型 | 外周血 | 骨髓 |
| RA | 原始细胞<1% | 原始细胞<5% |
| RAS | 原始细胞<1% | 原始细胞<5%,环形铁幼粒细胞>有核红细胞15% |
| RAEB | 原始细胞<5% | 原始细胞5%~20% |
| RAEB-t | 原始细胞≥5% | 原始细胞>20%而<30%;或幼粒细胞出现Auer小体 |
| CMML | 原始细胞<5%,单核细胞绝对值>1×10^9/L | 原始细胞5%~20% |
表9 MDS 2008年WHO修订分型
| 分型 | 外周血 | 骨髓 |
| 难治性血细胞减少伴单系病态造血(RCUD)难治性贫血(RA)难治性中性粒细胞减少(RN)难治性血小板减少(RT) | 一系或两系血细胞减少①原始细胞无或少见(<1%) | 一系病态造血:病态造血的细胞占该系细胞10%或以上原始细胞<5%环状铁粒幼细胞<15% |
| 难治性贫血伴环状铁粒幼细胞(RARS) | 贫血无原始细胞 | 环状铁粒幼细胞≥15%仅红系病态造血原始细胞<5% |
| 难治性血细胞减少伴多系病态造血(RCMD) | 血细胞减少原始细胞无或少见(<1%)②无Auer小体单核细胞<1×10^9/L③ | ≥两系病态造血的细胞≥10%原始细胞<5%无Auer小体±环状铁粒幼细胞≥15% |
| 难治性贫血伴原始细胞增多-1(RAEB-1) | 血细胞减少原始细胞<5%无Auer小体单核细胞<1×10^9/L | 一系或多系病态造血原始细胞5-9% ②无Auer小体 |
| 难治性贫血伴原始细胞增多-2(RAEB-2) | 血细胞减少原始细胞5-19%有或无Auer小体单核细胞<1×10^9/L | 一系或多系病态造血原始细胞10-19%有或无Auer小体③ |
| MDS-未分类(MDS-U) | 血细胞减少原始细胞≤1% | 一系或多系病态细胞<10%同时伴细胞遗传学异常原始细胞<5% |
| MDS伴单纯5q- | 贫血血小板正常或升高原始细胞无或少见(<1%) | 分叶减少的巨核细胞正常或增多原始细胞<5%细胞遗传学异常仅见5q-无Auer小体 |
②如果骨髓中原始细胞<5%,外周血中2-4%,则诊断为RAEB-1。如RCUD和RCMD患者外周血原始细胞为1%,应诊断为MDS-U。
疾病治疗
 MDS治疗主要解决两大问题:骨髓衰竭及并发症、AML转化。就患者群体而言,MDS患者自然病程和预后的差异性很大,治疗宜个体化。根据MDS患者的预后积分,同时结合患者年龄、体能状况、依从性等进行综合评定,选择治疗方案。低危组MDS治疗包括成分血输注,造血因子治疗,免疫调节剂,表观遗传学药物治疗。低危组患者一般不推荐化疗及造血干细胞移植,但年轻低危组患者能耐受高强度治疗,有望产生更好的效果/风险比和无进展生存及总生存率。
MDS治疗主要解决两大问题:骨髓衰竭及并发症、AML转化。就患者群体而言,MDS患者自然病程和预后的差异性很大,治疗宜个体化。根据MDS患者的预后积分,同时结合患者年龄、体能状况、依从性等进行综合评定,选择治疗方案。低危组MDS治疗包括成分血输注,造血因子治疗,免疫调节剂,表观遗传学药物治疗。低危组患者一般不推荐化疗及造血干细胞移植,但年轻低危组患者能耐受高强度治疗,有望产生更好的效果/风险比和无进展生存及总生存率。
高危组MDS预后较差,易转化为AML,需要高强度治疗,包括化疗和造血干细胞移植。高强度治疗有较高的治疗相关并发症和死亡率,不适合所有患者。
支持治疗
包括输血、促红细胞生成素(Epo)、粒细胞集落刺激因子(G-CSF)或粒-巨噬细胞集落刺激因子(GM-CSF)。为大多数高龄MDS、低危MDS所采用。支持治疗的主要目的是改善MDS症状、预防感染出血和提高生活质量。
1输血
除MDS自身疾病原因导致贫血以外,其他多种因素可加重贫血,如营养不良、出血、溶血和感染等。在改善贫血中,这些因素均应得到处理。
一般在Hb<60g/L,或伴有明显贫血症状时输注红细胞。老年、代偿反应能力受限、需氧量增加,可放宽输注,不必Hb<60g/L。
2去铁治疗
接受输血治疗,特别是红细胞输注依赖的MDS患者的铁超负荷若未采取治疗或治疗不当,可导致总生存期缩短。
血清铁蛋白(SF)测定评价铁超负荷,能间接反映机体铁负荷,但SF水平波动较大,易受感染、炎症、肿瘤、肝病及酗酒等影响。对于红细胞输注依赖患者,应每年监测3~4次SF。接受去铁治疗的患者,应依所选药物的使用指南进行铁负荷监测,并定期评价受累器官功能。
去铁治疗(iron chelation therapy, ICT)可以降低SF水平、肝脏和心脏中铁含量,治疗有效与药物使用时间、剂量、患者耐受性及同时的输血量有关。SF降至500 μg/L以下且患者不再需要输血时可终止去铁治疗,若去铁治疗不再是患者的最大收益点时也可终止去铁治疗。常用药物有:去铁胺、去铁酮、地拉罗司。
建议存在血小板消耗危险因素者(感染、出血、使用抗生素或抗人胸腺细胞免疫球蛋白等)输注点为20×10^9/L,而病情稳定者输注点为10×10^9/L。
4促中性粒细胞治疗
中性粒细胞缺乏患者,可给予G-CSF/GM-CSF,以使中性粒细胞>1×10^9/L。不推荐MDS常规使用抗生素预防感染治疗。
5促红系生成治疗
Epo是低危MDS、输血依赖者主要的初始治疗,加用G-CSF可以增加红系反应,持续6周。对无反应者,可加量Epo应用,继续治疗6周。对治疗有反应者,一旦取得最大疗效,逐渐减量G-CSF、Epo的应用,直至用最小的剂量维持原疗效。
免疫抑制治疗(IST)
ATG单药或联合环孢素进行IST选择以下患者可能有效:无克隆性证据的≤60岁的低危/中危-1患者,或者骨髓低增生,HLA-DR15或伴小的PNH克隆。不推荐原始细胞>5%,伴染色体-7或者复杂核型者使用IST。
近有前瞻性随机对照的研究发现IST与最佳支持治疗生存期相当。对于MDS采用抑制T细胞功能的治疗需慎重。
免疫调节治疗
免疫调节药物(IMiDs)
沙利度胺(thalidomide)治疗后血液学改善以红系为主,疗效持久,但中性粒细胞和血小板改善罕见。尚没能够证实剂量与反应率间的关系,长期应用耐受性差。
来那度胺(lenalidomide)对染色体5q-异常者效果很好,但是标准剂量(来那度胺 10mg/d,共21天)骨髓抑制比例高;对于复杂染色体异常和伴p53基因突变者,使用来那度胺会导致疾病进展,促进转白。建议5q-患者先使用 Epo,无效后换用来那度胺。在使用来那度胺前和过程中检测染色体和p53的突变情况。
表观遗传学修饰治疗
5-阿扎胞苷(Azacitidine,AZA)和5-阿扎-2-脱氧胞苷(Decitabine,地西他滨)可降低细胞内DNA总体甲基化程度,并引发基因表达改变。两种药物低剂量时有去甲基化作用,高剂量时有细胞毒作用。阿扎胞苷和地西他滨在MDS治疗中的具体剂量方案仍在优化中。高危MDS患者,是应用去甲基化药物的适宜对象;对于低危患者并发严重血细胞减少和/或输血依赖,也是去甲基化药物治疗的合适对象。疗程增加可提高AZA或地西他滨治疗有效率。
 1阿扎胞苷(AZA)
1阿扎胞苷(AZA)
MDS中高危患者应用AZA 75mg/m2皮下注射或静脉输注共7天,28天为1疗程为推荐方案。
AZA可明显改善患者生活质量,减少输血需求,明显延迟高危MDS患者向AML转化或死亡的时间。即使患者未达CR,AZA也能改善生存。
在毒性能耐受及外周血象提示病情无进展的前提下,AZA治疗6个疗程无改善者,换用其他药物。
2地西他滨
地西他滨推荐方案为每天20mg/m2静脉输注,共5天,4周1疗程。
多数患者在第2疗程结束起效,并且在同一时间点达到最佳效果。通常足量应用地西他滨3~4疗程若无效再考虑终止治疗。
细胞毒性化疗
高危组尤其原始细胞增高亚型的MDS预后相对较差,开始宜行类同于AML的治疗,完全缓解率40-60%,但是缓解时间短暂。年老者常难以耐受。年轻(<65岁)、核型正常者化疗后5年总生存率约27%。
预激方案在小剂量Ara-c(10mg/m2,q12hs×14d)基础上加用G-CSF,并联合阿克拉霉素(ACR)或高三尖杉酯碱(HHT)或去甲氧柔红霉素(Ida)。国内多使用预激方案,由于MDS多见于老年人群,机体状况较差或常伴有诸如慢性肺病、心血管病及糖尿病等不适于强化疗的因素,因此小剂量化疗为这些患者延长生存期,改善生活质量提供了一种治疗选择。治疗MDS的CR率 40%-60%左右,有效率60%-70%。年龄对于疗效无显著影响,但年龄≥60岁的患者对化疗耐受较差。
造血干细胞移植
异基因造血干细胞移植(Allo-HSCT)可能治愈MDS,但随年龄增加移植相关并发症也有所增加。适应证如下:
1 FAB分类中的RAEB、RAEB-t、CMML及MDS转化的AML患者生存期短,是Allo-HSCT的适应证。
2 IPSS系统中的中危-2及高危MDS是进行Allo-HSCT的适应证。IPSS高危染色体核型的患者预后差,宜进行Allo-HSCT。
3 严重输血依赖,且有明确克隆证据的低危组患者,应该在器官功能受损前进行Allo-HSCT。
4 MDS患者有强烈移植意愿。
疗效随访
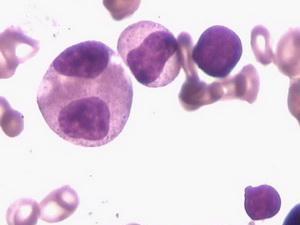 MDS国际工作组(International Working Group, IWG)于2000年提出国际统一疗效标准,2006年又做了进一步修订,使不同临床治疗方案结果间具有可比性。MDS的治疗主要目的:改变自然病程和改善生存质量(表10),以此评价疗效。
MDS国际工作组(International Working Group, IWG)于2000年提出国际统一疗效标准,2006年又做了进一步修订,使不同临床治疗方案结果间具有可比性。MDS的治疗主要目的:改变自然病程和改善生存质量(表10),以此评价疗效。
表10 IWG疗效标准
| 类别 | 疗效标准(疗效必须维持≥4周) |
| 完全缓解 | 骨髓:原始细胞≤5%且所有细胞系成熟正常应注明持续存在的病态造血外周血:血红蛋白: ≥110g/L中性粒细胞:≥1.0×10^9/L血小板:≥100×10^9/L原始细胞0% |
| 部分缓解 | 外周血绝对值必须持续至少2个月其它条件均达到完全缓解标准(凡治疗前有异常者),但骨髓原始细胞仅较治疗前减少≥50%,但仍>5%不考虑骨髓细胞增生程度和形态学 |
| 骨髓完全缓解 | 骨髓:原始细胞≤ 5%且较治疗前减少≥50%外周血:如果达到血液学改善(HI),应同时注明 |
| 疾病稳定 | 未达到部分缓解的最低标准但至少8周以上无疾病进展证据 |
| 血液学改善(疗效必须维持≥8周) | |
| 红系反应(治疗前<110g/L) | 血红蛋白升高≥15g/L红细胞输注减少,与治疗前比较,每8周输注量至少减少4个单位。仅治疗前血红蛋白≤90g/L且需红细胞输注者才纳入红细胞输注疗效评估。 |
| 血小板反应(治疗前<100×10/L) | 治疗前血小板计数>20×10^9/L者,净增值≥30×10^9/L;或从<20×10^9/L增高至>20×10^9/L且至少增高100% |
| 中性粒细胞反应(治疗前<1.0×10/L) | 增高100%以上和绝对值增高>0.5×10^9/L |
| 治疗失败 | 治疗期间死亡或病情进展,表现为血细胞减少加重、骨髓原始细胞增高或较治疗前发展为更进展的FAB亚型 |
| 完全缓解或部分缓解后复发 | 至少有下列1项:骨髓原始细胞回升至治疗前水平粒细胞或血小板数较达最佳疗效时下降50%或以上血红蛋白下降≥15g/L或依赖输血 |
| 血液学改善后进展或复发 | 有下列至少1项:粒细胞或血小板数较最佳疗效时下降≥50%血红蛋白下降≥15g/L依赖输血 |
| 细胞遗传学反应 | 完全缓解:染色体异常消失且无新发异常部分缓解:染色体异常细胞比例减少≥50% |
| 疾病进展 | 原始细胞<5%者:原始细胞增加≥50%达到5%原始细胞5%-10%者:原始细胞增加≥50%达到10%原始细胞10%-20%者:原始细胞增加≥50%达到20%原始细胞20%-30%者:原始细胞增加≥50%达到30%下列任何一项:粒细胞或血小板数较最佳缓解/疗效时下降≥50%血红蛋白下降≥20g/L依赖输血 |
| 生存 | 结束时点:总体生存:任何原因死亡无事件生存:治疗失败或任何原因死亡无进展生存:病情进展或死于MDS无病生存:至复发时为止特殊原因死亡:MDS相关死亡 |
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。